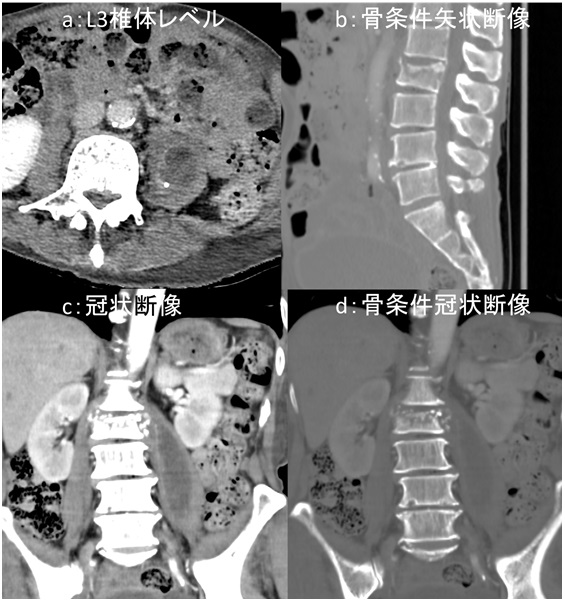
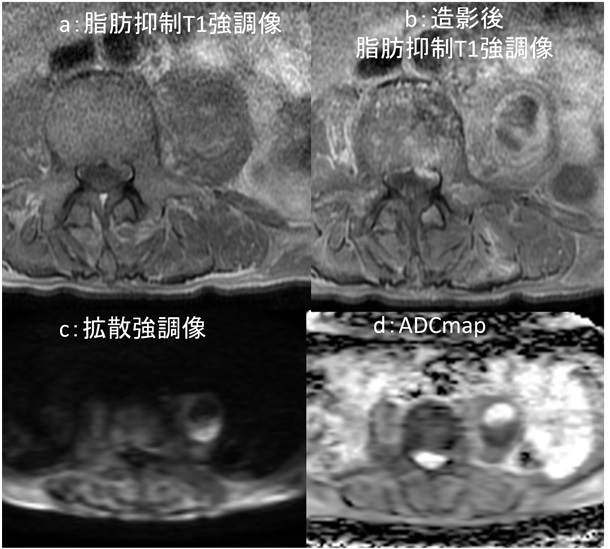
問題:90代 女性 主訴:昼食後からの右下腹部痛 下記の画像から想定される疾患はなんでしょうか?
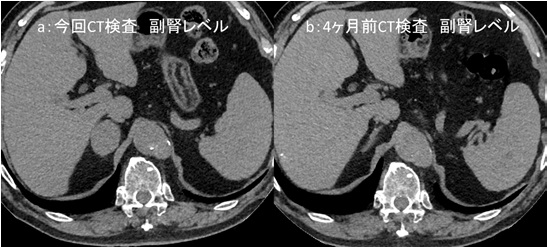
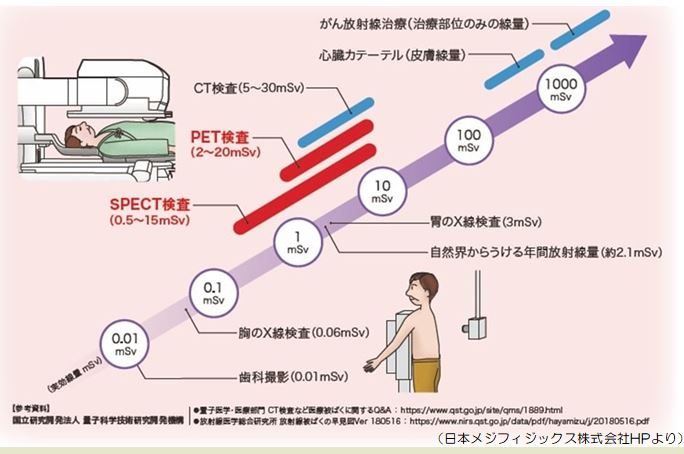
図1:単純・造影CT検査
a:単純CT検査 水平断像 胆嚢下部 b:造影CT検査 水平断像 胆嚢上部
c:造影CT検査 水平断像 胆嚢中部 d:造影CT検査 水平断像 胆嚢下部
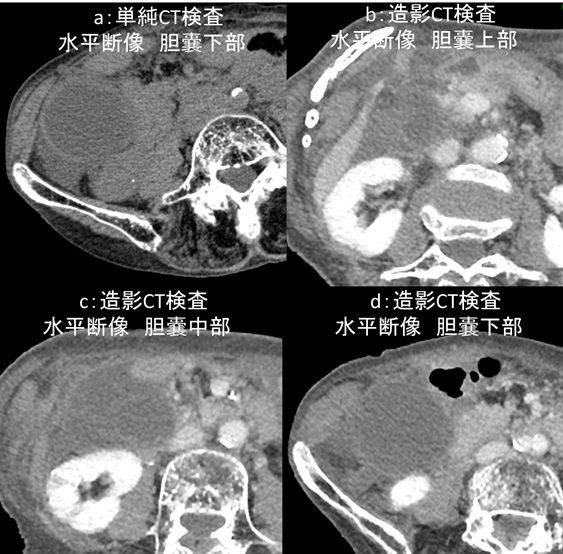
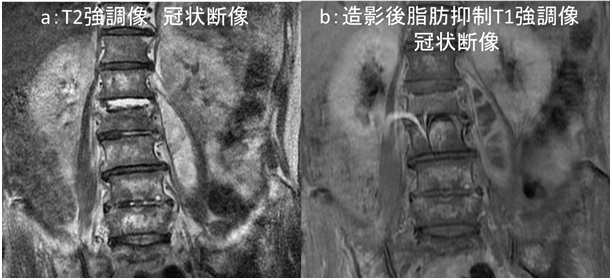
図2:造影CT検査 胆嚢の冠状断像
a:冠状断像① b:冠状断像②(aよりも背側)
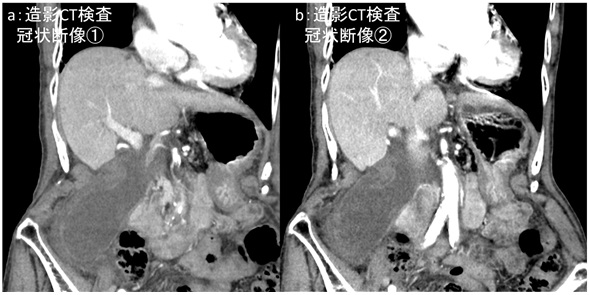
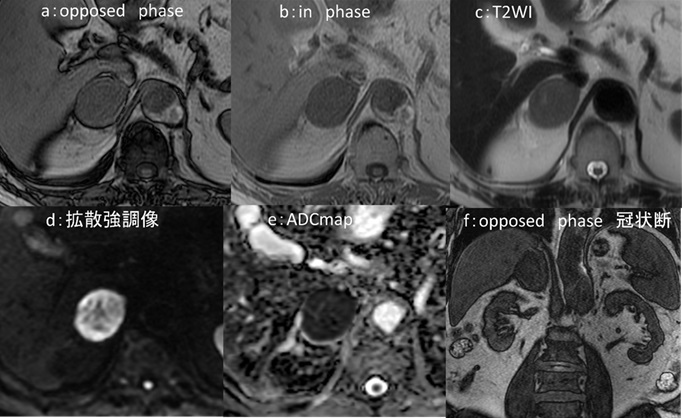
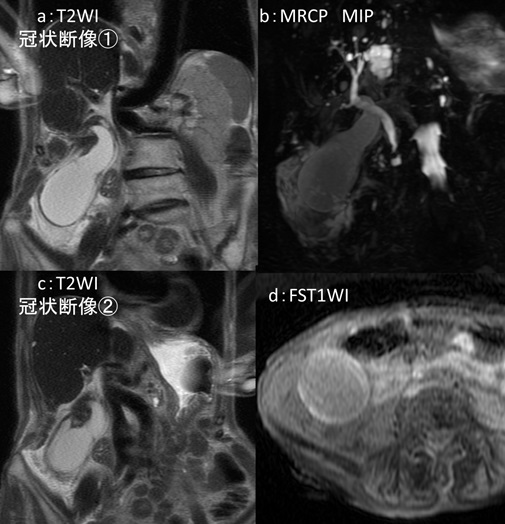
図3:Magnetic resonance cholangiopancreatography (MRCP) 検査
a:T2 Weighted Imaging (WI) 冠状断像 b:MRCP maximum intensity projection (MIP)
c:T2WI冠状断像(aより背側) d:Fat Saturation(FS:脂肪抑制)T1WI
解答と解説
解答:胆嚢捻転
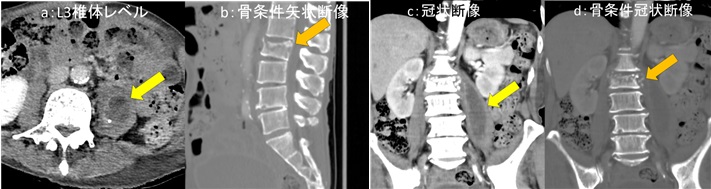
図4:単純・造影CT検査
a:造影CT検査 冠状断像
b:単純CT検査 水平断像 胆嚢下部
c:造影CT検査 水平断像 胆嚢下部
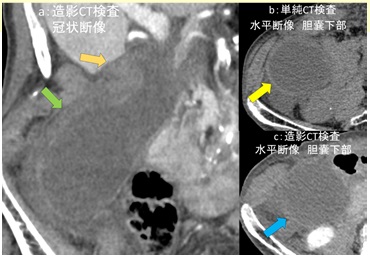
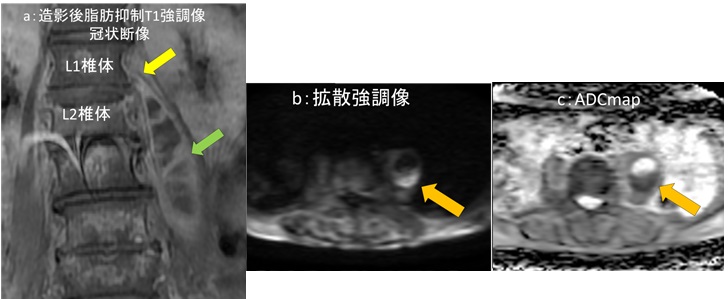
図5:MRCP検査
a:T2WI b:MRCP MIP c:T2WI冠状断像(aより背側) d:FST1WI
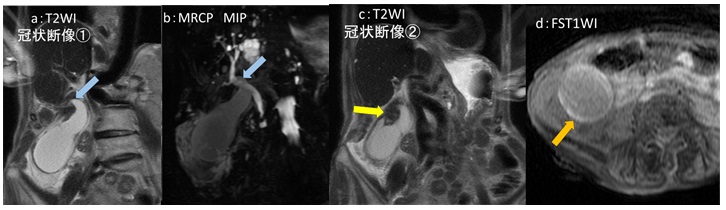
図6:遊離胆嚢のGross分類
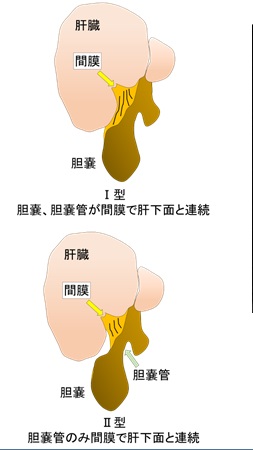
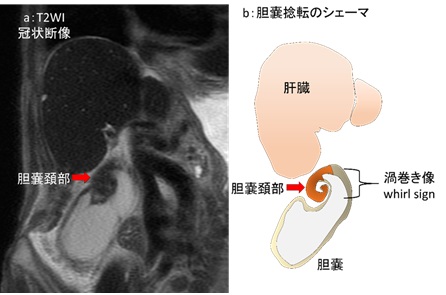
図7:画像と対比した胆嚢捻転のシェーマ
a:T2WI冠状断像 b:胆嚢捻転のシェーマ像
90代女性で急性発症の腹痛の症例です。
CT検査画像では、図4aで腫大した胆嚢が認められます(緑矢印→)。胆嚢頚部は肥厚しています(橙矢印→)。図4bでは胆嚢壁の一部が高吸収となっており、壁内の微小出血などを反映した所見と考えられます(黄矢印→)。
図4c では同部位の壁構造や造影効果はやや不明瞭です(青矢印→)。
MRCP 検査では図5aで胆嚢内腔がくちばし状に変形しており、図5b で胆嚢管の構造ははっきりしません(共に青矢印→)。
図5cでは頚部は T2WI で低信号となり渦巻き状にも見えます(黄矢印→)。また、胆嚢は肝臓と離れて存在しています。
図5d では、単純 CT 検査で見られた高吸収域(図4b)に一致して高信号域(橙矢印→)が見られます。FS T1WI で高信号であり、CT検査所見と合わせて胆嚢壁内出血として矛盾しない像と考えます。
胆嚢腫大、壁内出血や頚部の肥厚と渦巻き状所見より、胆嚢捻転を疑いました。
その後、手術となりました。術中では肝床部から完全に遊離した胆嚢が360°捻転しており、胆嚢捻転と診断されています。
胆嚢捻転は先天的要因として遊離胆嚢と呼ばれる状態に亀背や側弯、るい痩、打撲など物理的要因が加わることで発症します。
高齢女性に多く、急性発症の右季肋部痛で腫瘤様構造を触知することも多いとされています1)。
遊離胆嚢とは胆嚢が肝床部に付着せず離れて存在する状態を指し、Grossの分類(図6)が知られています2)。Ⅰ型は胆嚢と胆嚢管が間膜で肝下面と連結しているものでⅡ型は胆嚢管のみが間膜で肝下面に連結しているものと分類されています。Ⅰ型は不完全な捻転が多く、Ⅱ型は本症例のように、180°以上捻転する完全型が多いとされます。ただし、間膜は画像上同定できず画像からGross分類を判別することは困難です。
胆嚢捻転の画像所見は 胆嚢壁肥厚や腫大、偏位がみられ、さらに胆嚢頚部の渦巻き像 (whirl sign) が見られれば診断の重要な所見となります(図7) 3)。その他、胆嚢管の途絶や胆嚢壁の虚血性変化も胆嚢捻転を示唆する所見となります。
捻転の程度により静脈のみが閉塞し、胆嚢のうっ血所見が中心となることもあるため、超音波検査などで動脈の血流が残存していても注意が必要です。
この症例のように特徴的な画像所見であれば診断が可能ですが、一般的には術前診断が可能な例は約10%とされ診断に苦慮する場合もあります4)。
症例のポイント
① 高齢女性の急性腹症
② 遊離胆嚢
③ 胆嚢頚部の渦巻き状所見 (whirl sign) 、胆嚢管の途絶、胆嚢腫大や偏位
④ 一般的な術前診断が可能な例は約10%
胆嚢捻転の症例でした。
【参考文献】
1)山下 康行ら: 肝胆膵の画像診断-CT・MRIを中心に- 改訂第2版. 秀潤社, p.516-517, 2022.
2)Gross RE. Archives of Surgery. 1936; 32:131-162
3)Tajima Y. The American Journal of Surgery. 2009; 197:9-10
4)Baig Z, Ljubojevic V, Christian F. Internal journal of Surgery Case Reports. 1936; 32:131-162