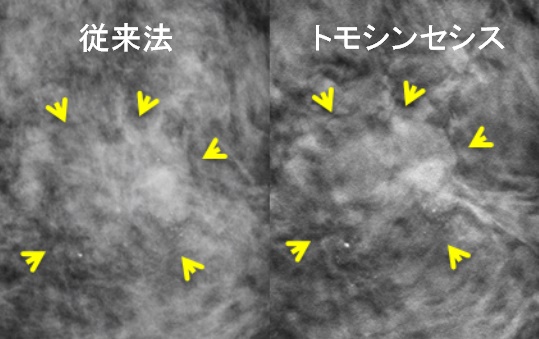
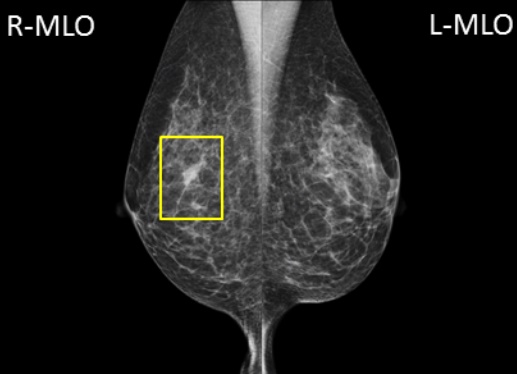
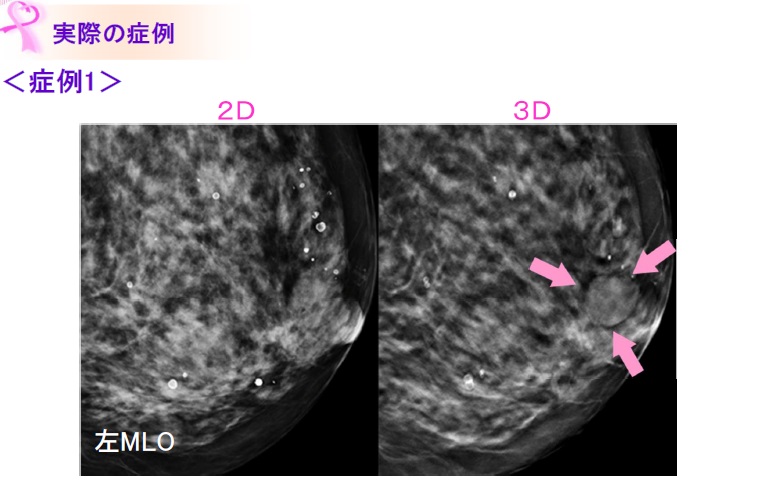
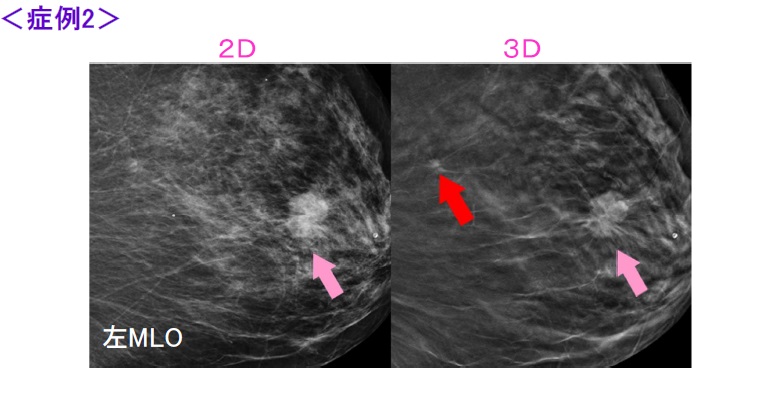
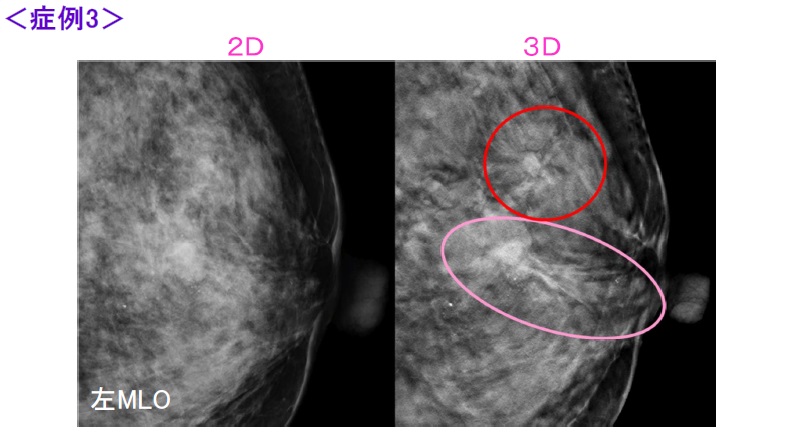
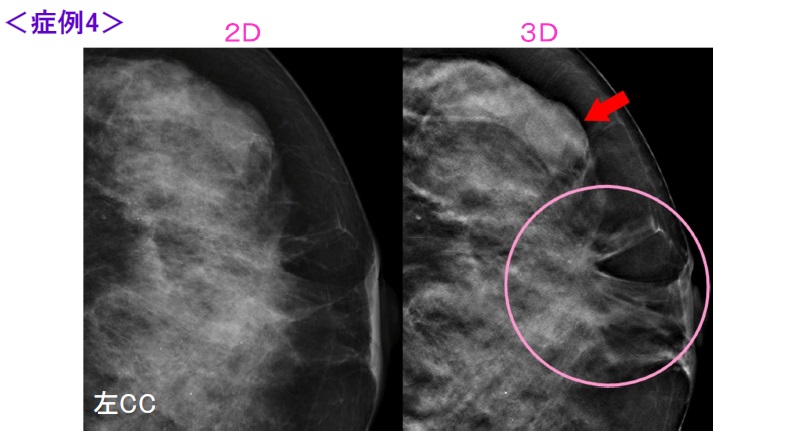
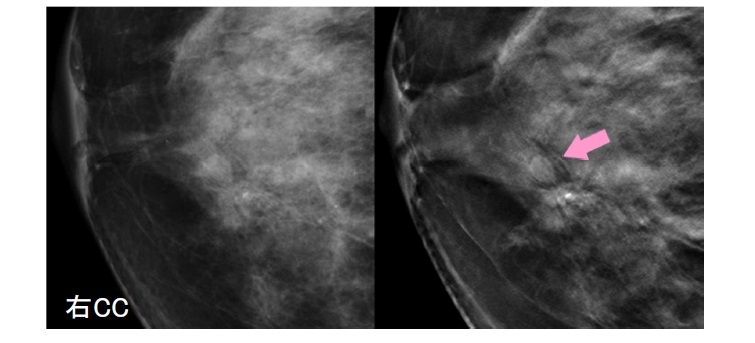
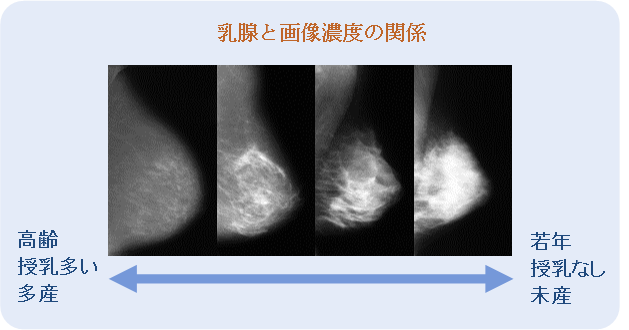
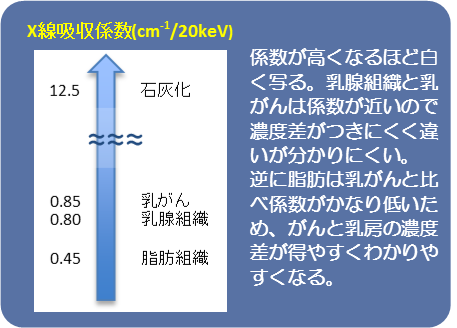
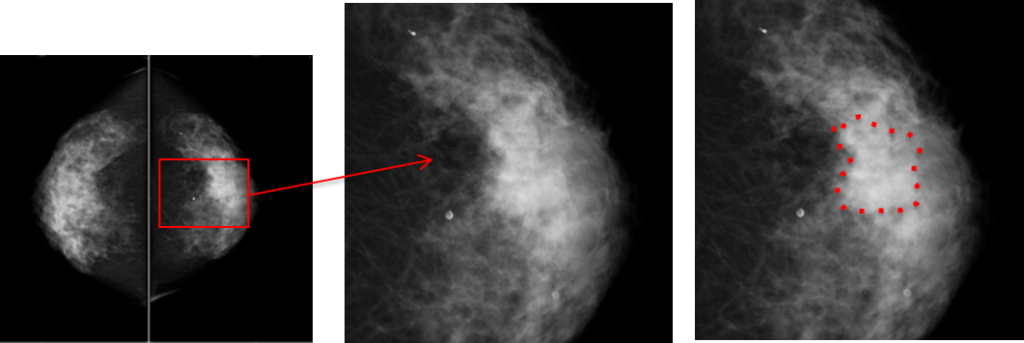
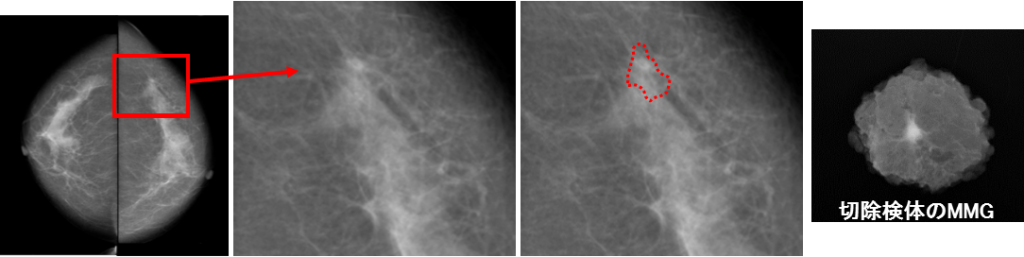
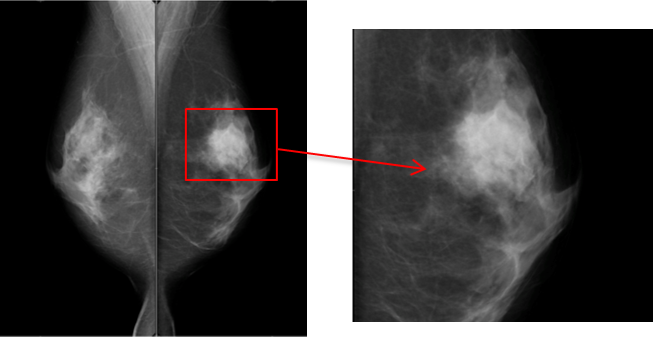
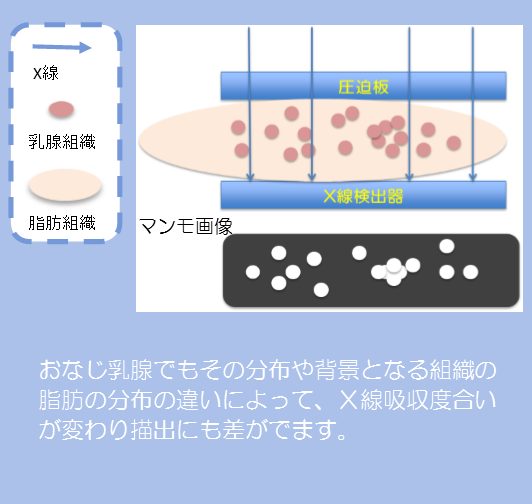
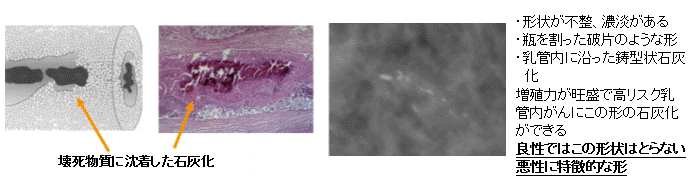
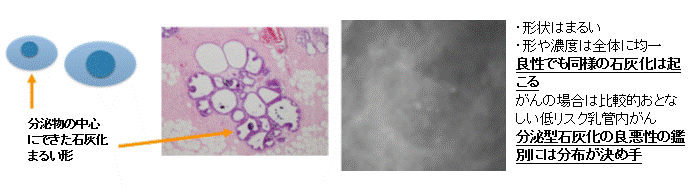
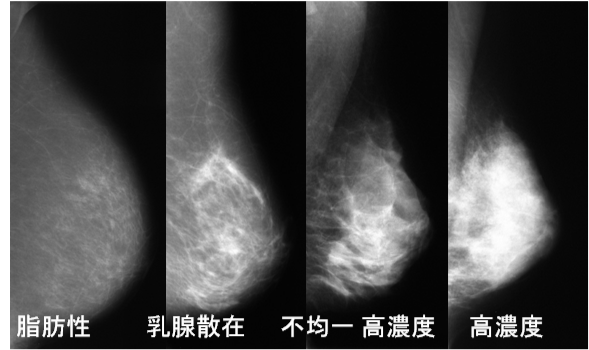
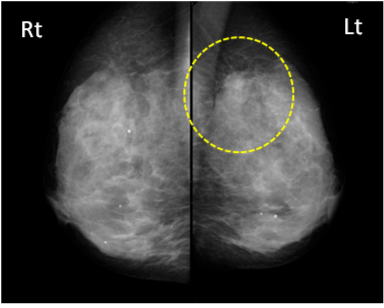
乳腺外来ではどんな患者さんが来られる?
乳腺外来にはしこりなどの自覚症状を訴える方や、検診(自治体の検診、職域健診、人間ドック)等で要精密検査判定を受けた方が受診されます。
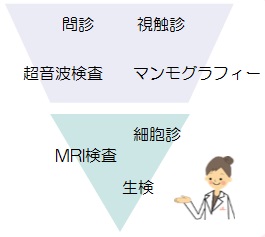
受診された患者さんは、問診、視触診、マンモグラフィー、超音波検査を受けていただきます。これらの基本検査で所見があった場合に、所見に応じてMRI検査、細胞診、生検等をご案内します。では乳がんの患者さんはどのような契機で乳腺外来を受診するのでしょうか。
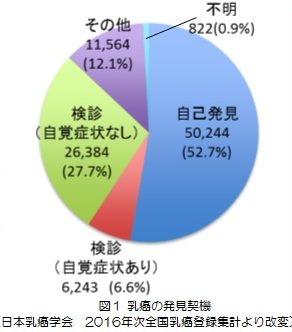
乳がん患者さんの発見契機について
日本乳癌学会では2004年度から全国乳癌登録が行われています。全国の2016年度の年次集計によると、95,257名の乳がん患者さんのうち、自己発見が約半数、検診から発見されて来られるのは約3割と報告されています(図1)。
検診(検診、ドック等を含む)は本来自覚症状がない方を対象にしておりますが、検診を契機に発見される方の中で自覚症状を持ちながら検診を受ける方が少なからずいらっしゃいます。この統計では検診を契機に発見された乳がん全体(32,627名)のうち6,243名が症状がありながら検診を受けています。検診発見乳癌の約2割にのぼります。
乳癌患者さんの「自覚症状」
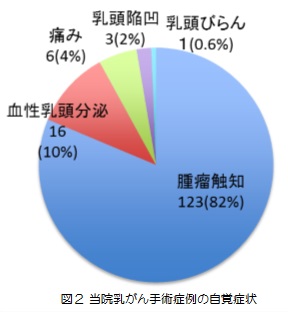
2006年〜2009年に当院で手術を行った乳癌患者さん235例の受診契機を調査をしました。自覚症状があったのは149例(63%)でした。
自覚症状の中では腫瘤触知が一番多く、
血性乳頭分泌 16例(10%)
乳頭陥凹 3例(2%)
乳頭びらん 1例(0.6%)と続きます。
乳房痛のみが唯一の症状である患者さんは6例(4%)でした。
乳がん検診受診者の「自覚症状」
今度は乳がん患者さんではなく、横浜市の乳がん検診受診者の問診票からみた自覚症状をみてみましょう。
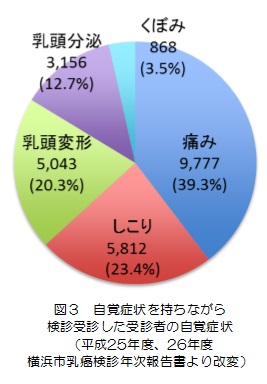
平成23年度〜24年度の横浜市乳癌検診受検者は97,646名でした。検診の問診票では症状(痛み、しこり、乳頭変形、乳頭分泌、くぼみ)の有無を記載する欄があります。これらの症状のうち1つ以上を記載したのは受検者の17.1%にあたる20,092名でした。
この症状の内訳を見ますと、一番多いのが「痛み」39.3%、続いて「しこり」23.4%、「乳頭変形」20.3%、「乳頭分泌」12.7%、「くぼみ」3.5%と続きます。乳腺外来で実際にがんと診断された方と比べると、乳房の痛みを訴える患者さんが多いことがわかります。症状別に乳がんの比率を調べますと、
くぼみ 4.2%、しこり 2.8%、乳頭変形 1.0%、痛み 0.96%、乳頭分泌 0.48% でした。(平成27年日本乳癌検診学会で発表した内容からの引用)
皮膚のくぼみや、しこり(腫瘤触知)は乳がんの症状としては最も重要であることがわかります。乳頭変形や乳頭分泌の症状で乳がんの比率が意外と低いのは、おそらく陥没乳頭や乳汁分泌も統計上含まれてしまうことが一因と思われます。血性乳頭分泌や乳頭陥凹に限ると乳がんの頻度が高い症状です。これらの症状を訴える患者さんがいたら乳腺外来にご紹介いただけたらと思います。
乳房の痛みは乳癌を示唆する症状ではありません。しかし痛みを訴える受診者の乳がんの比率が意外に高いことは興味深いです。この期間の検診における無症状者も含めた乳がん発見率は0.38%ですから、それに比べると3倍近い比率になるのです。痛みは乳癌の存在とは直接関連がない症状ですが、ひょっとすると乳房痛が強いことは何らかの乳がんのリスク因子と関連があるのかもしれません。エビデンス(根拠)はないですが…..。乳房痛のみの症状でも、患者さんが気にしていらっしゃるならばご紹介いただければと思います。スクリーニングを行い、所見がなくてもその後の適切なマネジメントを患者さんにご案内いたします。
乳腺甲状腺外科担当部長 俵矢 香苗
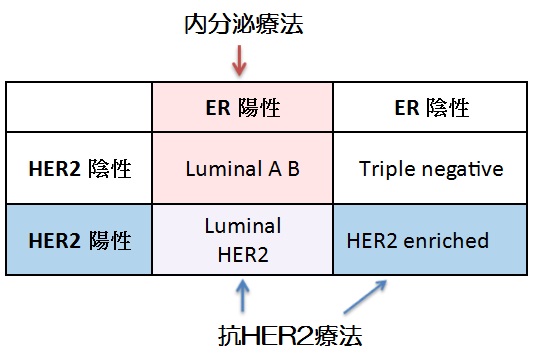

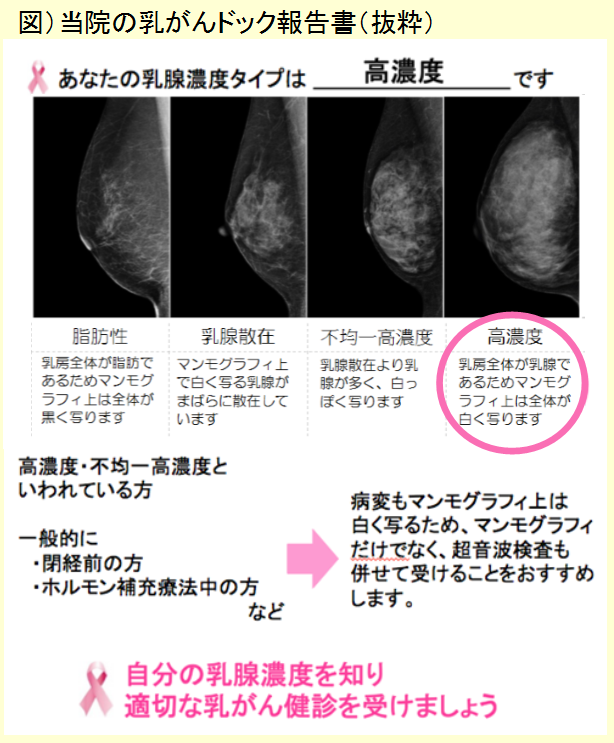
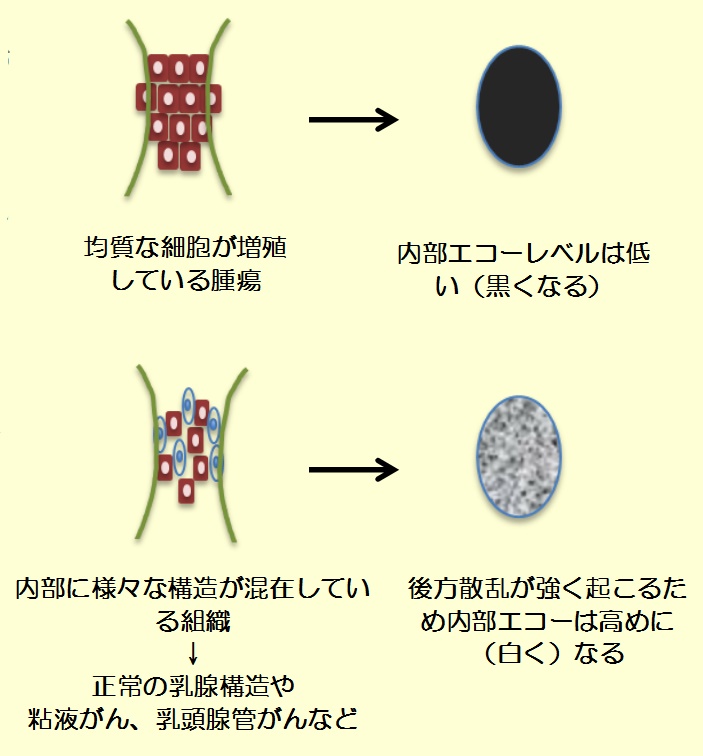
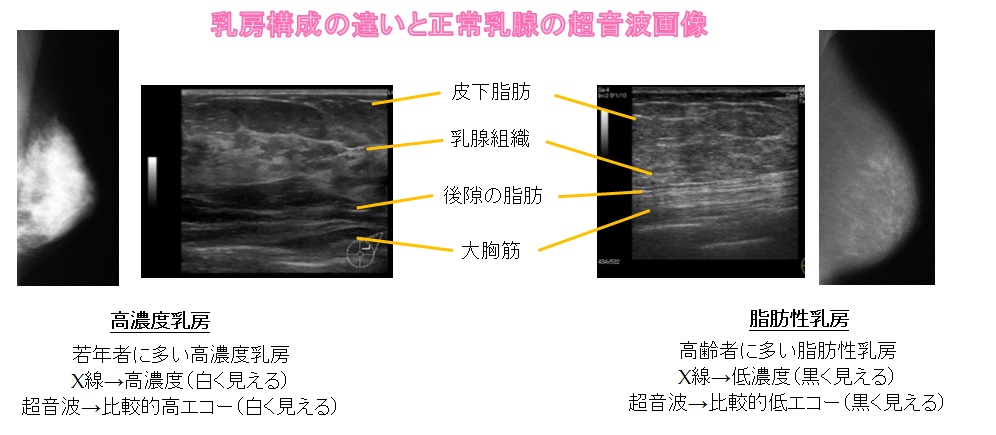
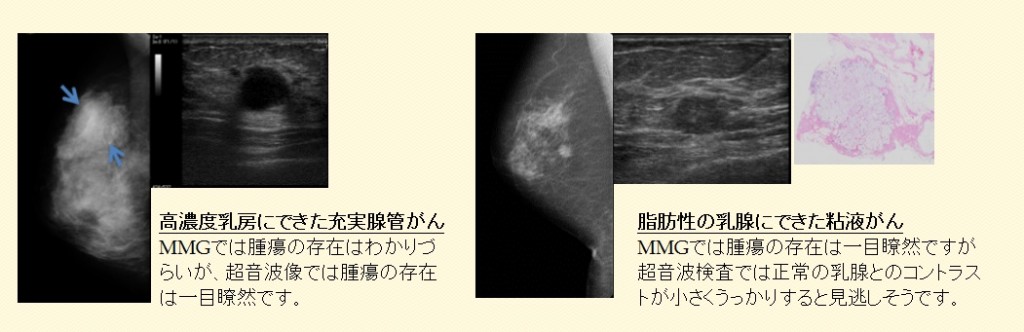

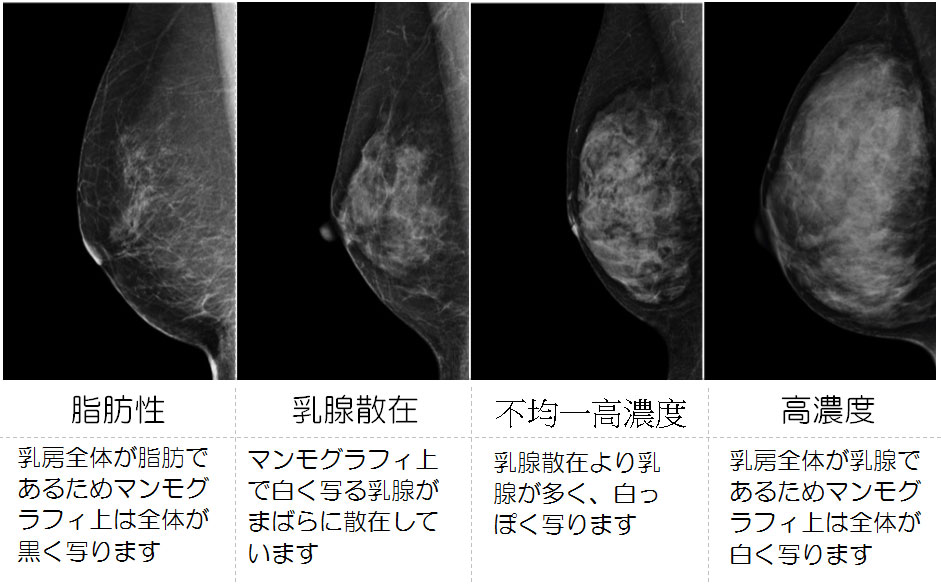
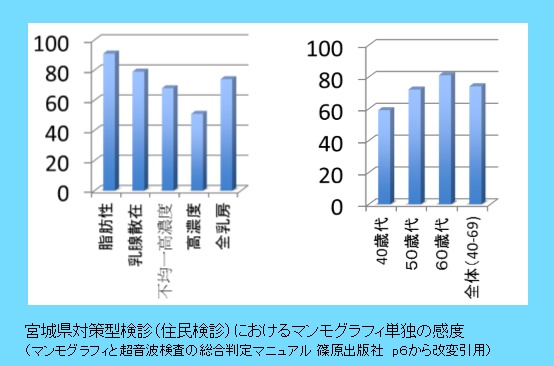
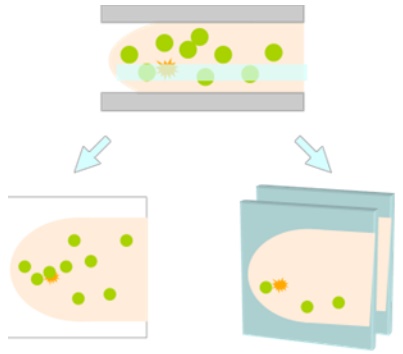
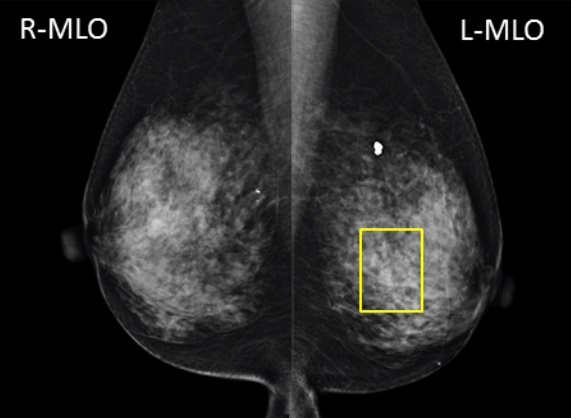
 乳がんは女性の壮年層(30~64歳)のがん死亡原因のトップですが、早期発見であれば90%の人が治癒するといわれています。この“早期”発見にはマンモグラフィや超音波(エコー)による画像診断が有効です。つまり、検診による早期発見が非常に重要であるということになります。
乳がんは女性の壮年層(30~64歳)のがん死亡原因のトップですが、早期発見であれば90%の人が治癒するといわれています。この“早期”発見にはマンモグラフィや超音波(エコー)による画像診断が有効です。つまり、検診による早期発見が非常に重要であるということになります。