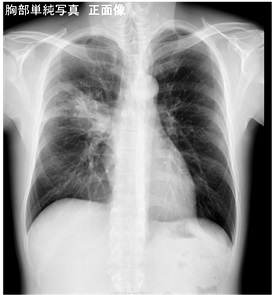
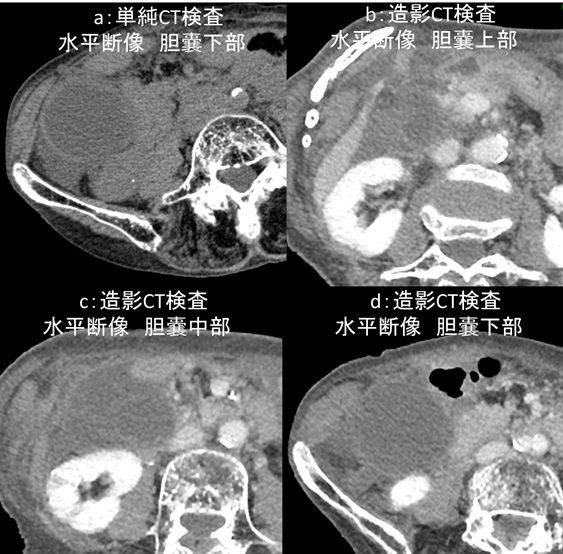
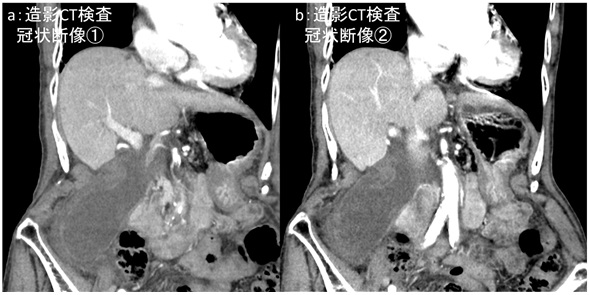
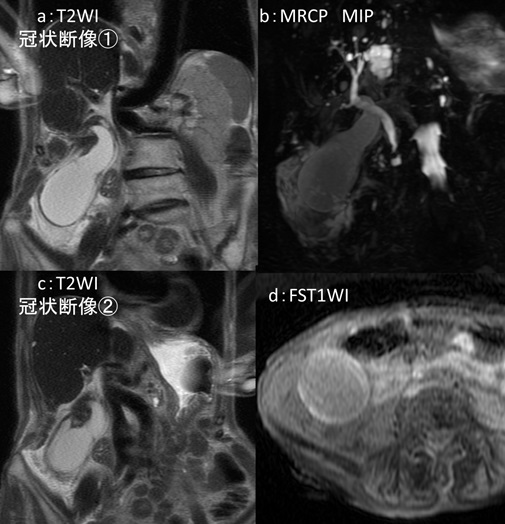
問:70代 女性 心不全評価のため当院に紹介受診
下記の画像から想定される疾患はなんでしょうか?
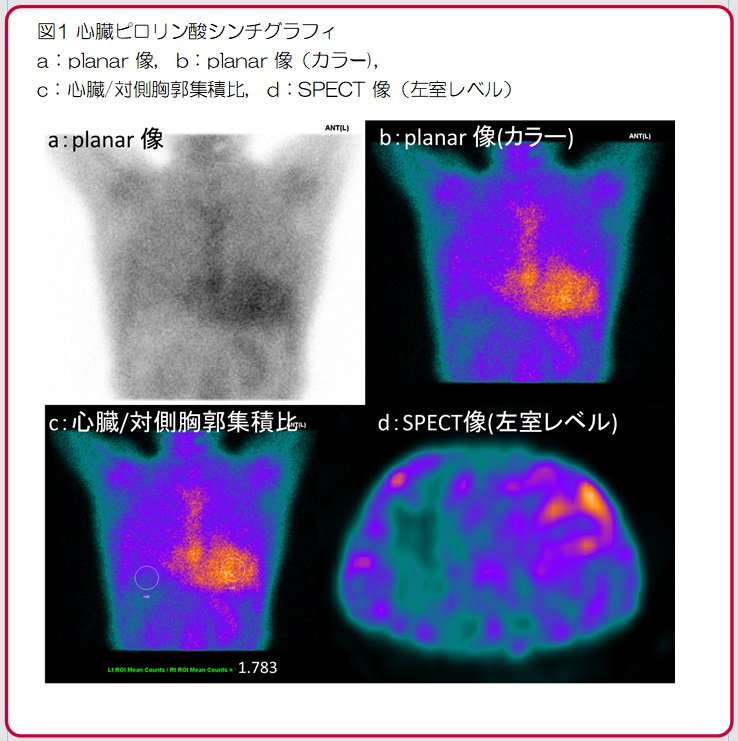
解答と解説
解答:心アミロイドーシス
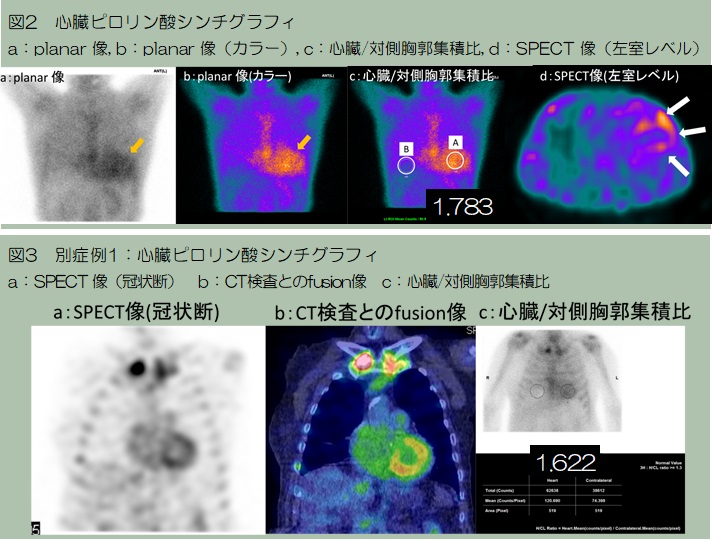
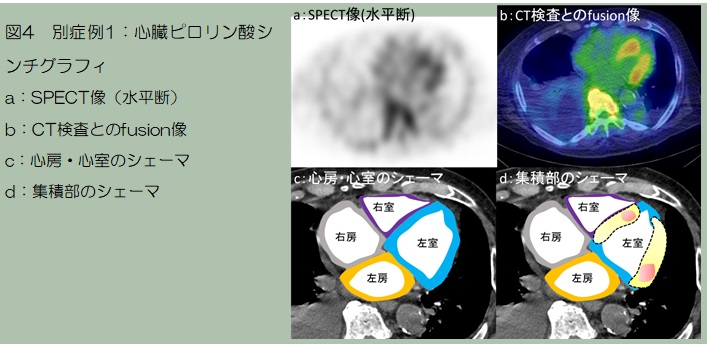

解説
70代女性、心不全の症例です。精査のためピロリン酸シンチグラフィが施行されています。
画像所見の解説です。ピロリン酸シンチグラフィ(図2)ですが、心臓への強い集積が見られます(図2a,b:橙矢印)。H/CL(heart-to-contralateral) 比(心臓/対側縦隔集積比)は白丸Aを白丸Bの集積で除した値で1.7となっています(図2c)。水平断SPECT像では左室心筋への集積が見られます(図2d)。心アミロイドーシス診療ガイドラインではピロリン酸シンチグラフィの評価方法として視覚評価、定量評価が用いられており(表1)、今回症例は視覚評価Grade3(肋骨より強い集積)、定量評価H/CL比>1.3(3時間後)で有意な集積と言えます(視覚評価はGrade2以上が陽性)。心筋生検が施行され、心アミロイドーシスと診断されました。
心アミロイドーシスは心臓の間質にアミロイド繊維が沈着し、形態的かつ機能的な異常を呈する疾患です。心アミロイドーシスの主な病型はATTR(amyloid transthyretin)とAL(amyloidosis of lg light chain type)に大別されているものの臨床症状や検査所見は共通する点も多く見られます。一般的には心肥大、拡張障害主体の病態を呈します。心アミロイドーシスに対しては有効な治療方法が開発されており二次性心筋症の一つとして心アミロイドーシスを分類し適切な診断をすることが重要となっています。
心アミロイドーシスの診断において、2020年から99mTc-PYPシンチグラフィ(ピロリン酸シンチグラフィ)、2022年から99mTc-HMDPシンチグラフィが保険適応となりました。
ピロリン酸はカルシウムに親和性を有する物質でATTR心アミロイドーシスの検出に有用であり集積機序は不明ですが、カルシウム介在性のメカニズムが推察されています。評価方法は表1に示したとおり視覚評価、定量評価を総合して判断します。
心アミロイドーシスではピロリン酸は心筋に集積します。ところが心房、心室内の血液への集積を心筋集積と誤って判断してしまう場合があります(血液プールへの集積)。その場合はSPECT撮影、CT検査とのfusion像(合成像)が有用となります。
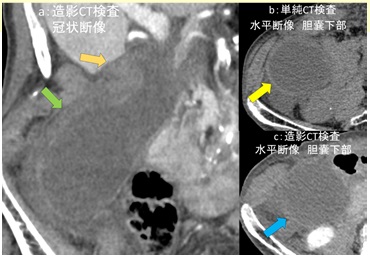
SPECT撮影やfusion像が有用であった症例を供覧します。図3では心筋への集積は強く(Grade3)、H/CL比も高値です(1.6)。SPECT像(図4a)では心筋に集積があるように見えます。当院で別日に撮影されたCT検査とfusion像を作成すると(図4b)心筋への集積がより分かりやすくなります。心筋のシェーマ(図4c)で解説すると、左室壁や中隔を主体とする集積がみられます(図4d)。
一方で図5の症例では視覚評価Grade2、H/CL比は1.2であり心筋集積かどうか判然としません。水平断像のfusion像(図6a)を確認すると、集積部位は心筋ではなく心房・心室内であることが分かります(図6b)。この症例は血液プールへの集積による偽陽性症例であり、SPECT像、fusion像が鑑別に有用な症例でした。
症例のポイント
心アミロイドーシスではピロリン酸シンチグラフィが保険適応
ピロリン酸シンチグラフィでは視覚評価、定量評価から判断する
血液プールへの集積による偽陽性がありうる
ATTR心アミロイドーシスの1例でした。
【参考文献】
2020年度版 心アミロイドーシス診療ガイドライン

 【参考文献】
【参考文献】