問題:70代 男性
主訴:3ヶ月前から腰痛
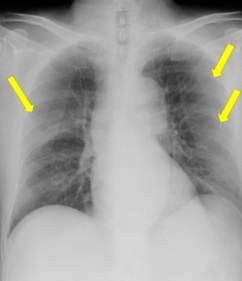
下記の画像から想定される疾患はなんでしょうか?
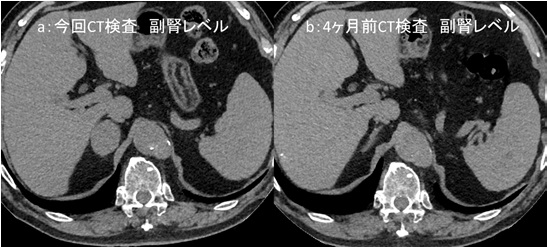
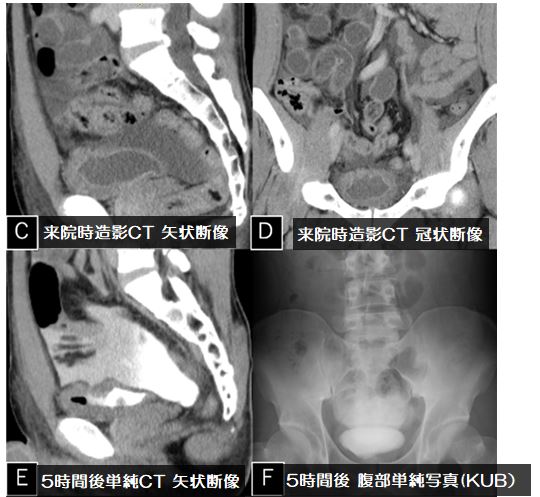
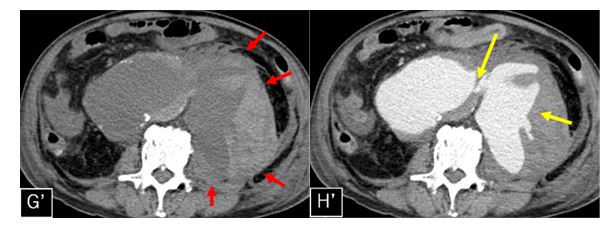
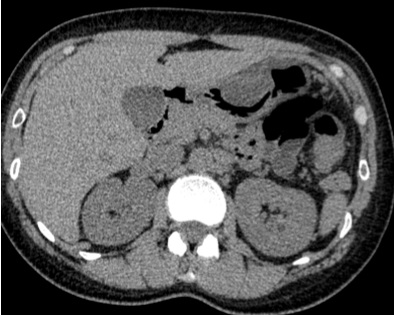
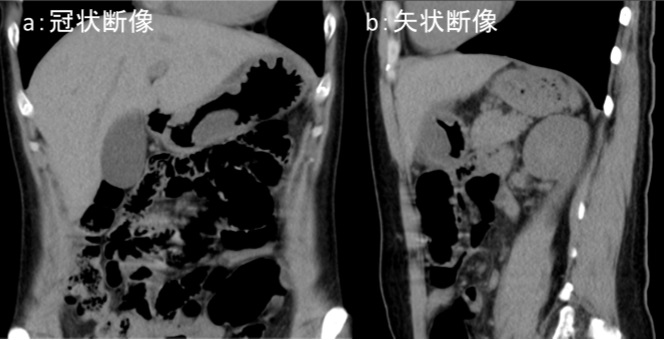
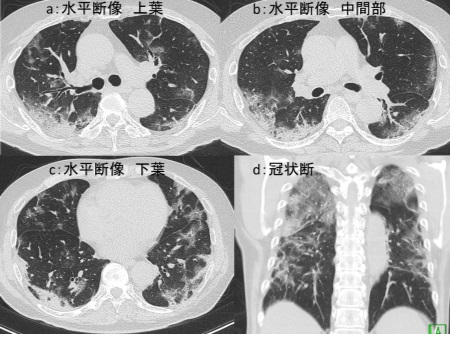
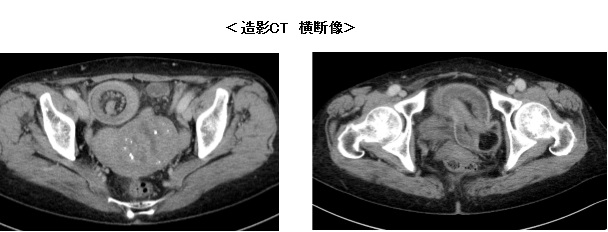
図1:造影CT検査
a:L3椎体レベル, b:骨条件矢状断像, c:冠状断像, d:骨条件冠状断像
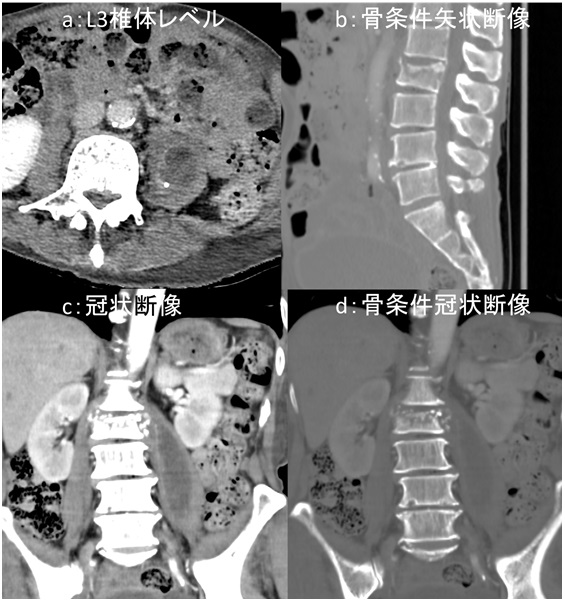
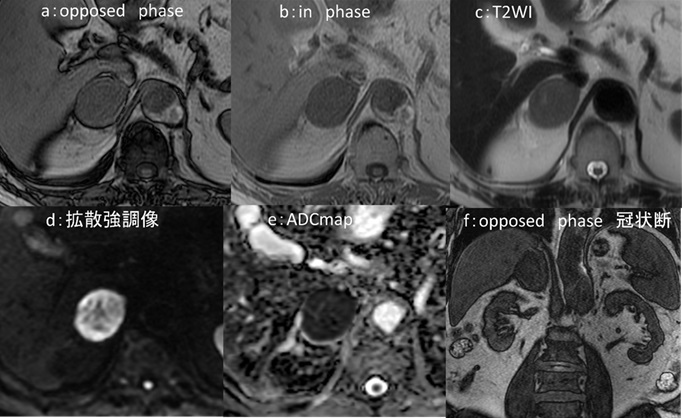
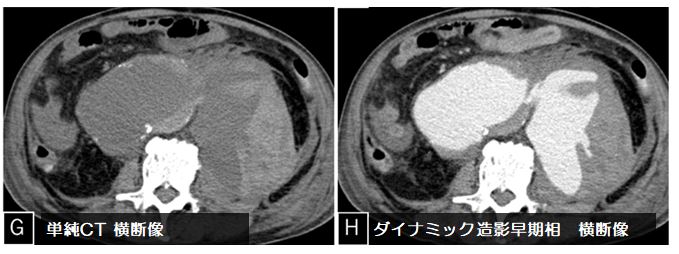
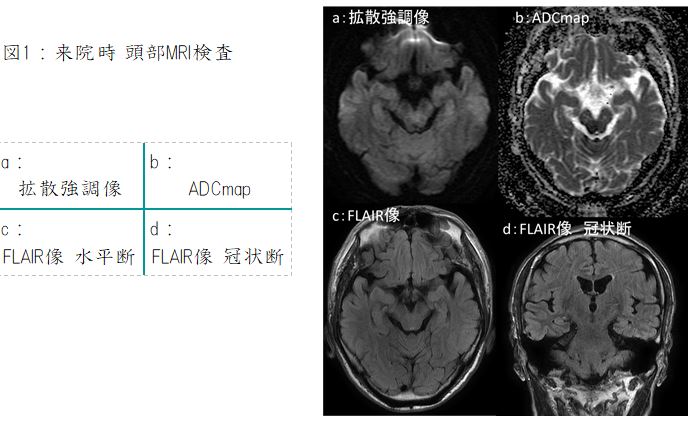
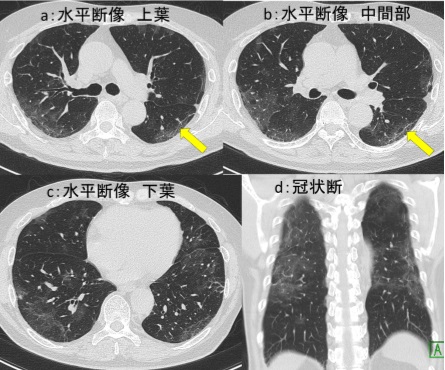
図2:腰椎 MRI検査
a:脂肪抑制T1強調像, b:造影後脂肪抑制T1強調像, c:拡散強調像, d: ADCmap
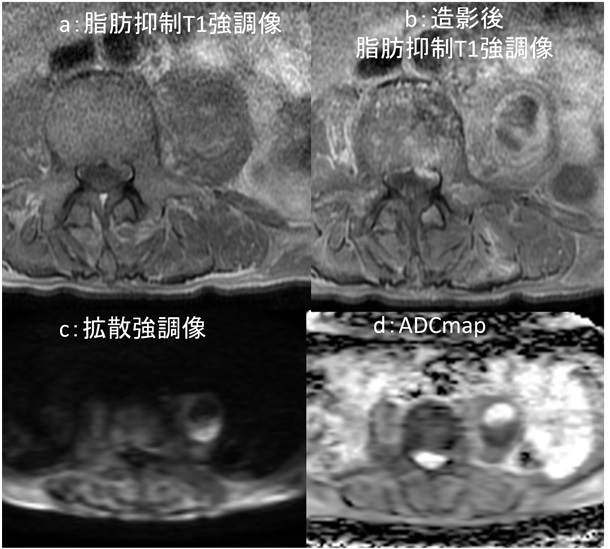
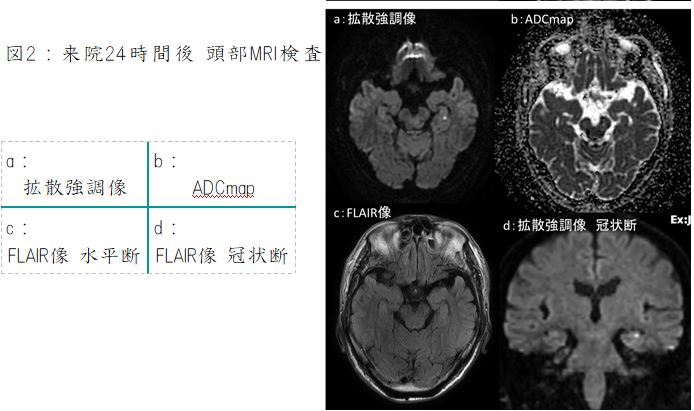
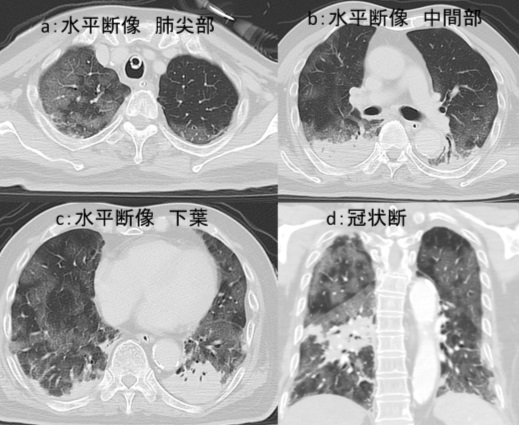
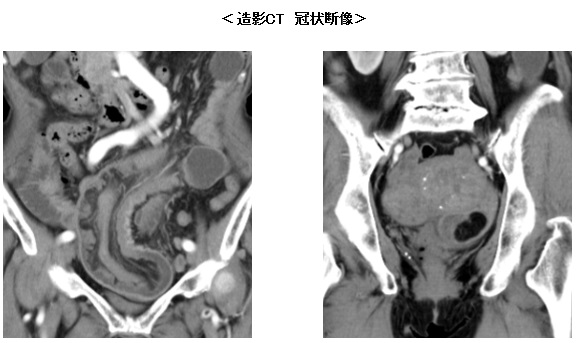
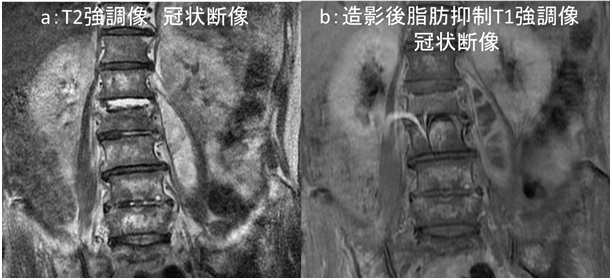
図3:腰椎 MRI検査
a:T2強調像冠状断像 b:造影後脂肪抑制 T1強調像冠状断像
解答と解説
解答:化膿性椎体炎、椎間板炎からの左腸腰筋膿瘍
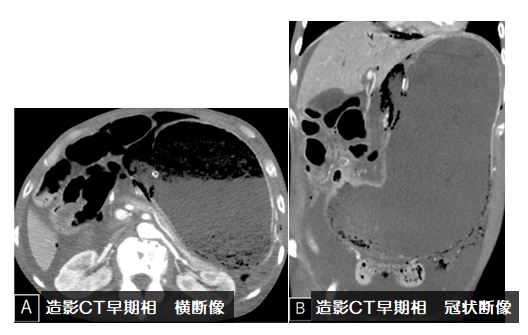
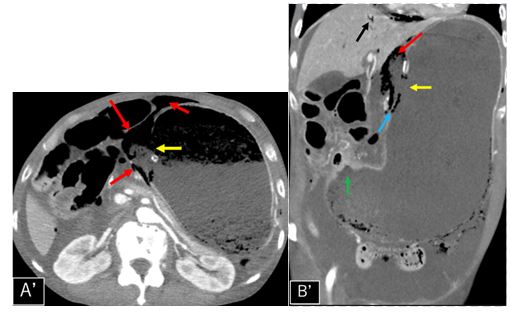
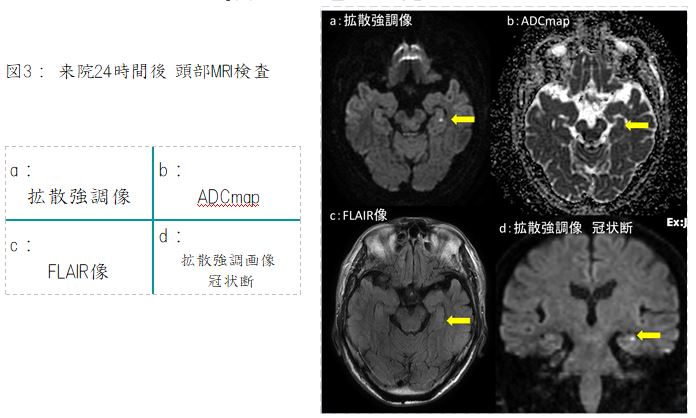
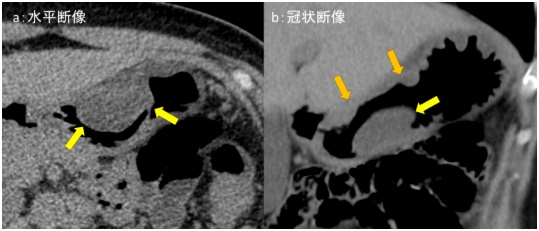
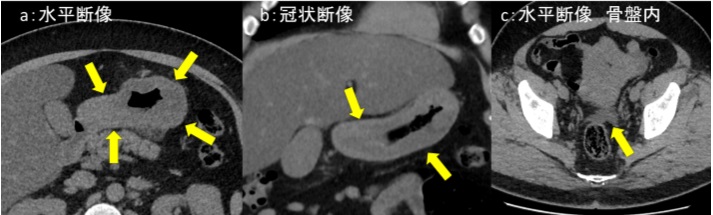
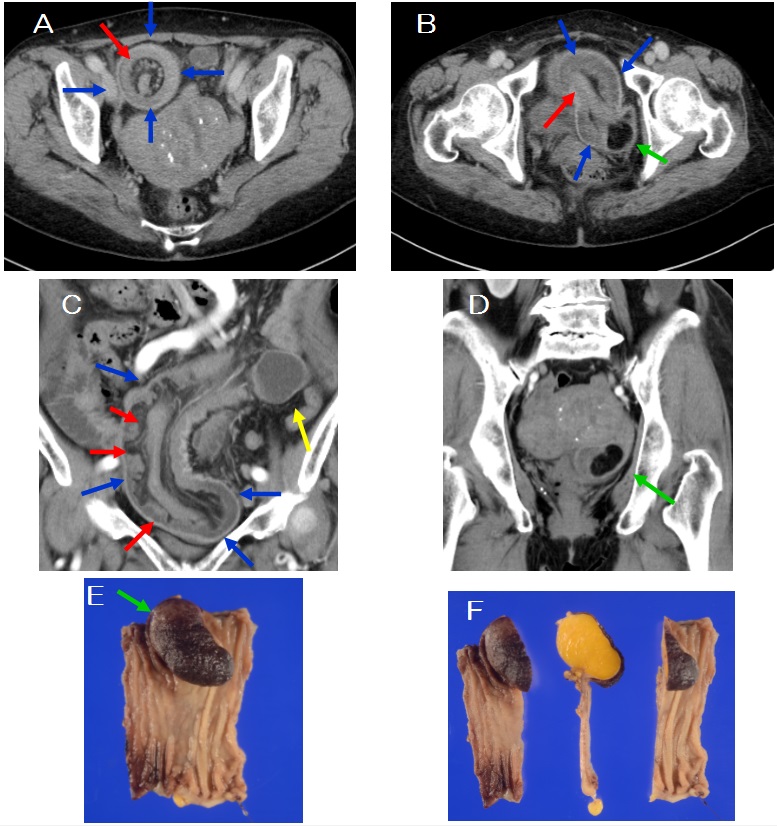
図4:造影CT検査
a:L3椎体レベル, b:骨条件矢状断像, c:冠状断像, d:骨条件冠状断像
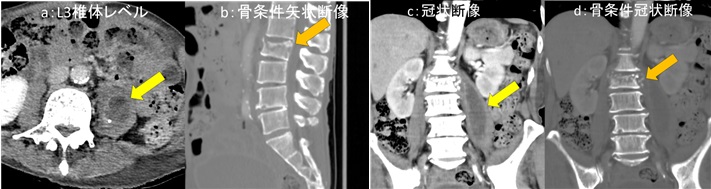
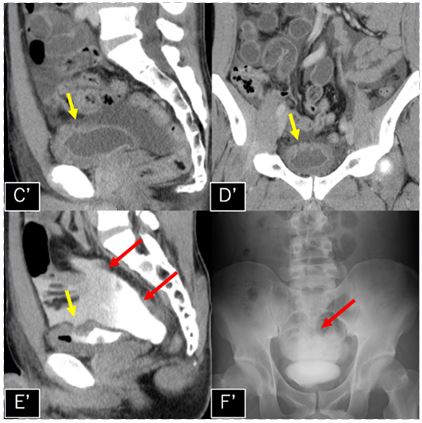
図5: MRI 検査
a:造影後脂肪抑制 T1強調像冠状断像,b:拡散強調像, c:ADC map
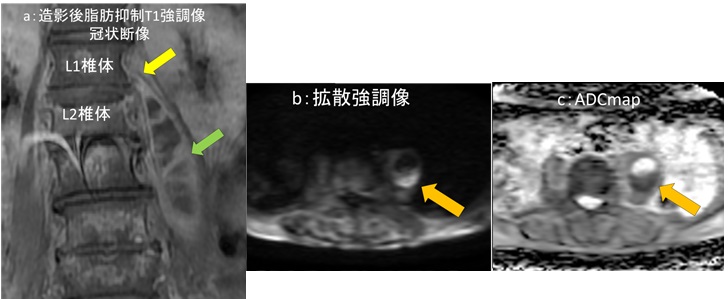
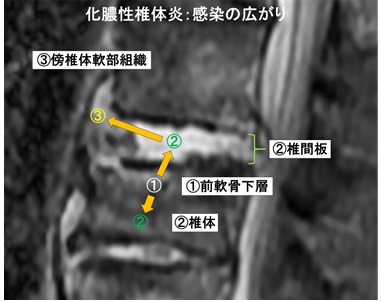
図6: 化膿性椎体炎 感染の広がり
3ヶ月ほど持続した腰痛の症例です。
造影CT検査では図4a、図4c黄色矢印←部分で腸腰筋内に嚢胞状構造が認められます。内部には一部石灰化もみられます。図4b 、図4d 橙矢印←では L2椎体に破壊性変化が認められます。
MRI 検査(図2)では、上記病変は脂肪抑制 T1強調像で背側が高信号、造影後脂肪抑制 T1強調像で辺縁部が造影され、拡散強調像では背側が高信号、 ADC map では背側が信号低下しています。冠状断像(図3)では T2強調像で内部は高信号、造影後 T1強調像冠状断像では、辺縁部が造影され内部には隔壁構造も見られます。また T2強調像冠状断像では L1/2椎間板に高信号域が認められます。
図5では分かりやすいようにMRI所見にアノテーションをつけています。図5aでL1、2椎体間より連続する(黄色矢印←)嚢胞構造が腸腰筋内に見られます。内部には隔壁を伴っています(緑矢印←)。図5b拡散強調像では背側主体に高信号域が認められ、図5cのADC map では同領域の信号が低下しており、粘稠度の高い成分が存在していると考えます(橙矢印←)。腸腰筋内の嚢胞状構造は画像所見から膿瘍と考えられました。
以上の所見より、L1、2椎体を主体とした化膿性椎体炎、椎間板炎からの左腸腰筋膿瘍形成と診断しました。
CT ガイド下でドレナージを施行し黄色ブドウ球菌による感染が確認されました。その後、膿瘍腔は縮小、改善が得られました。
化膿性椎体炎は脊椎椎体及び接する椎間板の炎症であり、起炎菌は黄色ブドウ球菌が最多です。小児と中年から高齢者(50~60代)に多くみられます。好発部位は、腰椎>胸椎>頚椎の順です。原因としては、脊椎外の感染巣から生じた敗血症によることが多いとされています1)。
血管が豊富で血流の終末部に当たる終板に接する①前軟骨下層に菌が付着し、その後に②椎間板、椎体や③前縦靭帯、傍椎体軟部組織に感染が広がります(図6) 1)。その過程で腸腰筋にも膿瘍を形成します。
画像所見ですが MRI 検査では椎間板は T2強調像で高信号となり、椎間板隙の狭小化、椎体の圧潰が認められます。傍椎体領域には75%で椎体周囲に液体貯留を呈するとされており、多くは膿瘍です1)。膿瘍の診断には拡散強調像、造影 MRI 検査が有用です。拡散強調像で高信号、 ADC map で信号が低下していた場合は粘稠度の高い液体貯留であると想定できます。造影後に内部に造影効果を伴わないことが確認できれば、腫瘤性病変ではなく膿瘍が疑われます。
また、CT検査では椎体の破壊性変化の評価や膿瘍の進展範囲の評価が可能です。
鑑別は結核性脊椎椎間板炎です。化膿性椎体炎では罹患椎体は2椎体までであり、3椎体以上の椎体への進展は稀とされています。一方で結核性椎体椎間板炎は3椎体以上の椎体への進展がみられ、胸腰椎移行部が好発部位です。
また結核性では腰筋の筋膜に沿って粗大な膿瘍を形成することがあり、慢性期では内部に石灰化が生じるとされています(冷膿瘍)2)。今回症例では膿瘍は比較的大きく、内部に石灰化があったものの培養結果からは結核菌は検出されませんでした。
症例の鑑別ポイント
① 2椎体までの罹患椎体、破壊性変化
② 化膿性椎体炎は腰椎>胸椎>頚椎
③ 椎体/椎間板のみならず筋肉内も含めた傍椎体領域も評価が必要
④ 結核性は3椎体以上、胸腰椎移行部に好発、内部石灰化
化膿性椎体炎、椎間板炎と腸腰筋膿瘍の1例でした。
参考文献】
1) 柳下 章: エキスパートのための脊椎脊髄疾患のMRI 第3版. 三輪書店, p.416-425, 2015.
2) 福田 国彦:ステップアップのための骨軟部画像診断-Q&Aアプローチ-. 秀潤社, p.142-145, 2015.