当院の健康医学センター“さくらサロン”では、年々増大傾向にある大腸がんを標的とした大腸CT(Computed Tomographic Colonoscopy : CTC)を使った大腸CT検診(以下CTC検診)を始めました。先生はすでにご存知かと思いますが、CTC検診とは以下のような内容です。
CTC検診とは?
CTを使って大腸スクリーニング検査を行い、大腸癌や、前癌状態である大腸ポリープや腺腫を見つける検診方法です。「大腸内視鏡検査は受けたくないが、大腸の検査をしてほしい」という被検者の需要も高いと思われます。
CTC検診の特徴は?
低侵襲
最大の特徴は、従来の大腸内視鏡や注腸検査に比べて簡単な前処置と少ない苦痛で全大腸を観察できることです。
多彩な画像処理
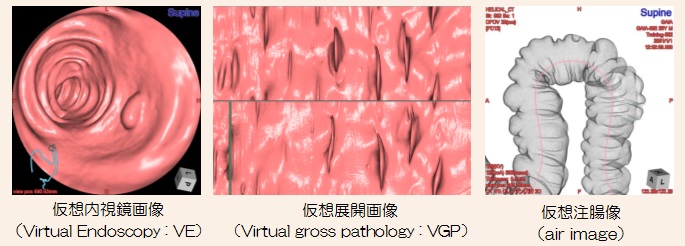
画像ワークステーション内のCT大腸解析アプリケーションを使用することにより、以下のような画像を駆使して客観的かつ多方面より全大腸を観察できます。
 低被ばく
低被ばく
当院に新しく導入されたCT装置を使用することにより、放射線被ばくの少ない検査を行えます。
CTC検診の検査精度は?
CTC検診の精度は、少し前の多施設共同研究によるとかなり高いものといえます。
・径10mmより大きい腺腫あるいは癌の検出率は感度90%、特異度86%
(多施設共同研究ACRIN6664米国2008)
・径6mm以上のポリープと癌の検出率は感度87%、特異度92%
(多施設共同臨床研究JANCT2009、日本)
特に日本での多施設共同臨床研究 JANCT2009では、6mm以上の隆起性病変に対しては約90%前後の感度と特異度を保持しております。ちなみに便潜血検査の感度は約30~90%と施設によりかなりばらつきがあります。
大腸がんCT検診のおおまかな流れ

検査当日の流れ
①検査前
撮影の前に、トイレに行っていただきます。
②検査前に注射
腸の動きを一時的に抑えるお薬を注射させていただきます。
③肛門より炭酸ガス注入
細いチューブを肛門から少し入れて、炭酸ガス注入装置にて安全に大腸を拡張します。
④撮影開始
拡張を確認したら、CT撮影を開始します。(仰向けとうつぶせの2回撮影 5~10秒の息止め)
⑤検査終了
チューブを抜いて検査終了です。注入された炭酸ガスは自然と吸収されます。
駆け足でご説明させていただきましたが、ご理解いただけましたでしょうか?当院健康医学センター“さくらサロン”では、医師と技師一体となって、大腸CT検診スタートに向けて現在、撮影と読影にトレーニングを進めてまいりました。近隣の皆様の大腸がん検診の一端を担うことができるよう、今後も研鑽していきたいと思っております。どうぞよろしくお願いいたします。
横山 力也
日本消化器がん検診学会認定 胃がん検診専門技師
NPO法人日本消化器がん検診精度管理評価機構
胃がん検診読影部門 B資格
参考文献
野崎良一 CT Colonography 実践ガイドブック 医学書院
永田浩一 遠藤俊吾 安田貴明 その他 症例で学ぶ大腸CT診断 シーピーアール;初版
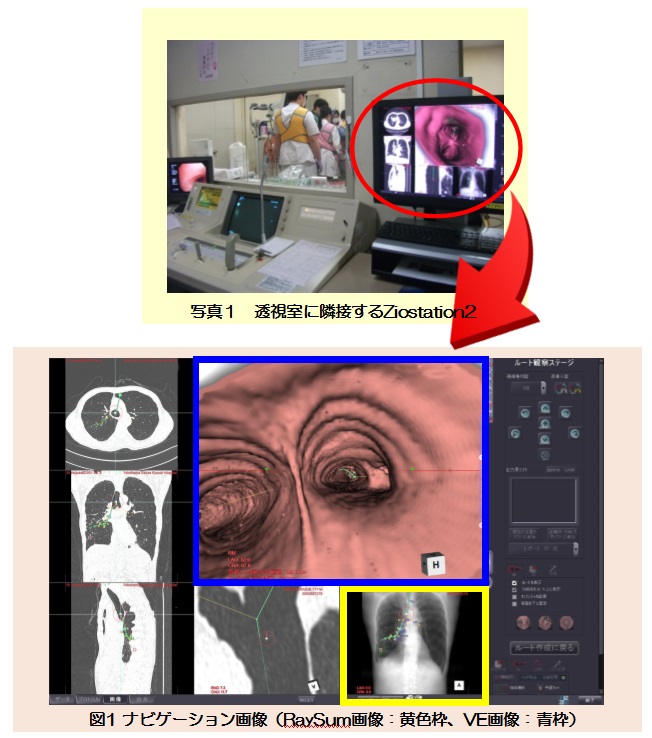
 低被ばく
低被ばく


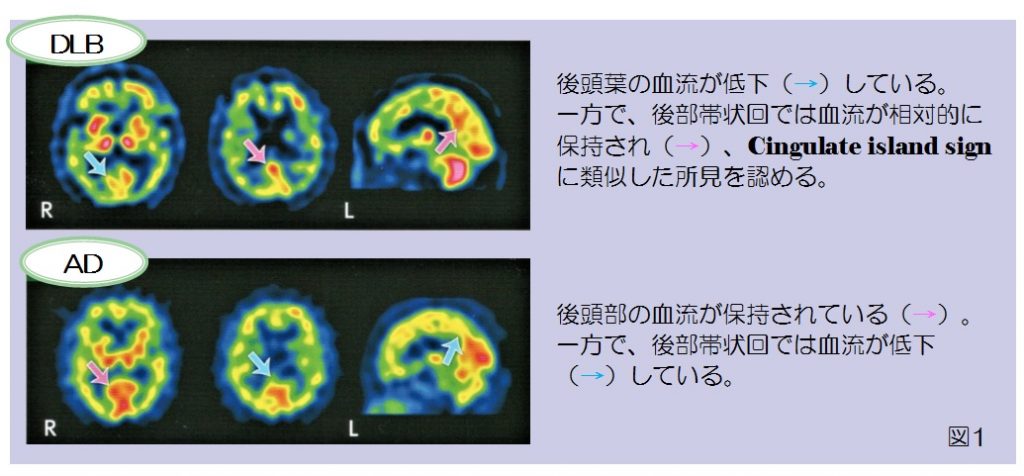
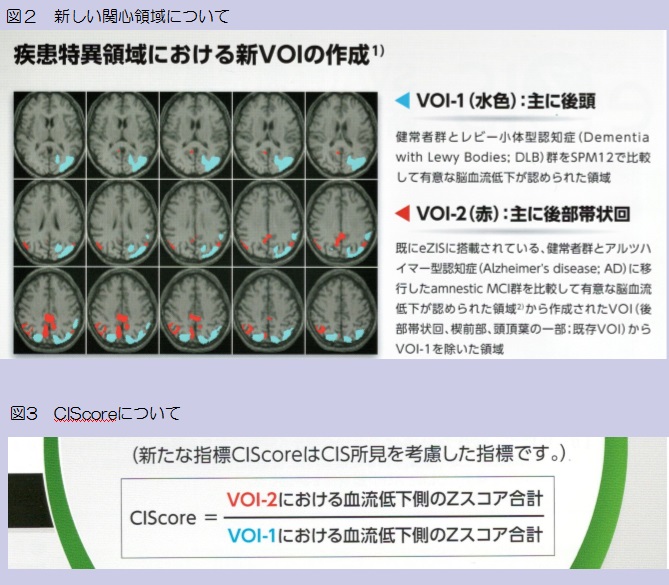
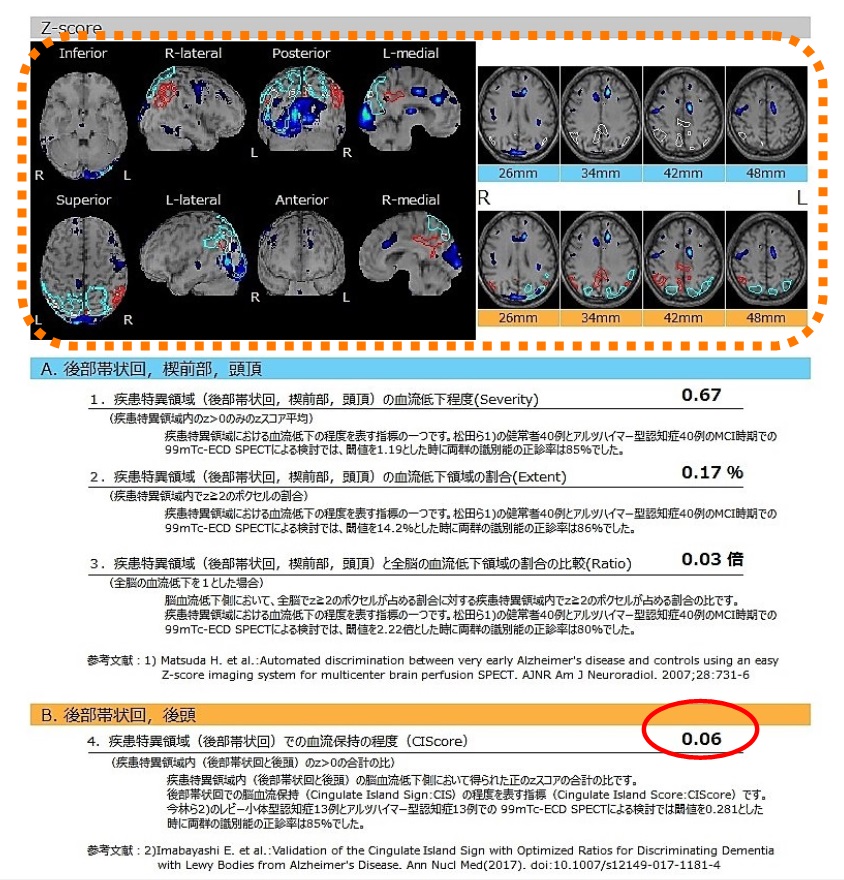 Z-Scoreを表す標準脳との重ね合わせ画像において、後頭葉を中心とした血流低下を反映したZ-Scoreが、CIScoreVOI1(水色枠)の中に抽出されており、一方の後部帯状回を中心としたVOI2(赤枠)内では後帯状回の血流が保持されZ-Scoreは抽出されておらず、結果としてCIscoreは0.06と算出されています。
Z-Scoreを表す標準脳との重ね合わせ画像において、後頭葉を中心とした血流低下を反映したZ-Scoreが、CIScoreVOI1(水色枠)の中に抽出されており、一方の後部帯状回を中心としたVOI2(赤枠)内では後帯状回の血流が保持されZ-Scoreは抽出されておらず、結果としてCIscoreは0.06と算出されています。
 解答と解説
解答と解説