今回は、放射線治療の中でも重要な位置づけにある緩和治療について書かせて頂きます。
放射線治療では、がんを治す目的の「根治的治療」だけでなく、痛みや麻痺などをコントロールするための「緩和的治療」も得意としています。終末期医療というネガティブなイメージの強い緩和治療ですが、患者さんの肉体的・精神的な苦痛を和らげQOL(生活の質)を改善するために必要不可欠な治療となっています。
放射線治療が適応となる疾患や症状を次に示します。
・脳転移(転移性脳腫瘍)
・骨転移(転移性骨腫瘍)…疼痛、四肢の麻痺、痺れなど
・腫瘍による出血
・腫瘍による気道の狭窄・閉塞…呼吸困難など
・腫瘍による消化管の狭窄・閉塞(通過障害)、腸閉塞など
〇脳転移(転移性脳腫瘍)
癌や悪性腫瘍からの脳転移の割合はとても高く、中でも肺癌や乳癌、消化器癌等からの転移が多いとされています。脳転移の治療では、ステロイドなどの薬物を症状改善の目的で用いることがありますが、ほとんどの抗がん剤は脳組織と血管との間にある障壁(血液脳関門 Blood-brain barrier:BBB)にはばまれ、脳に行きわたらないので通常は放射線治療が有利となります。
放射線治療の目的は、転移巣を縮小させたり、神経症状や頭蓋内圧亢進症状を和らげ、患者さんの生活レベル(QOL)を維持したり改善させたりすることを目的に行います。
【放射線治療方法】
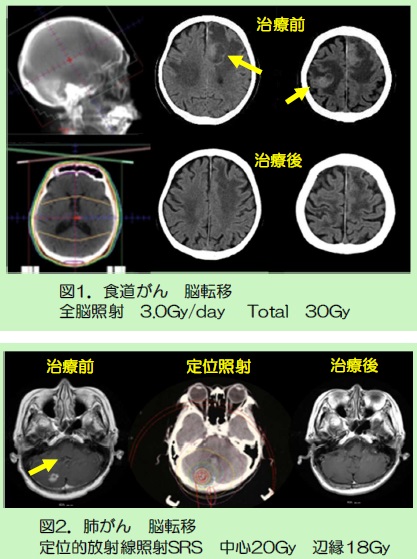
転移巣が多発の場合は、全脳照射が適応となります。脳全体に3Gy/day×10回が標準的です(図1)。転移の最大径が4cm未満で転移が少数の場合は定位的放射線治療が選択されます。高線量で1回から5回の治療を行います(図
2)。放射線治療により60〜80%で症状が改善され、定位的放射線治療では60〜90%に局所制御が得られると言われています。
〇骨転移
骨へ転移したがん細胞は痛みや骨折、脊髄圧迫などの様々な症状を引き起こします。なかでも骨痛の頻度はとても高く、患者さんのおよそ7~8割が強い痛みを経験すると言われています。骨転移の放射線治療は、転移による疼痛緩和が目的となります。副作用も少なく、通院による照射も可能で、QOL(生活の質)の維持・改善にとても重要な位置づけとなっています。 放射線治療により約8割以上の患者さんに疼痛の改善の効果が認められます。その効果は人により様々で、早く出る方もいますが治療後に現れる方もいます。つまり、放射線治療は即効性のある治療法ではないため鎮痛薬との併用治療が有効となります。
多発性の骨転移に対しては、メタストロンという放射性物質を利用した内服放射線治療が有効であると言われています。
【放射線治療方法】
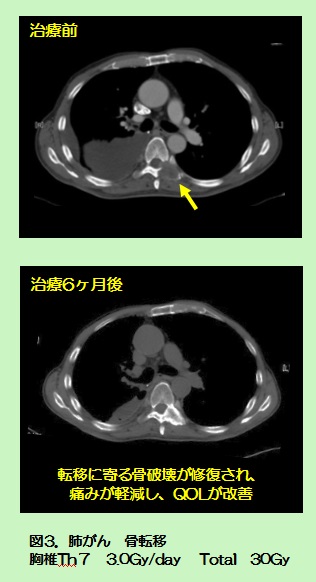
通常は痛みのある骨に対し、30Gy/10 回/2 週や20Gy/5 回/1 週などの分割照射が選択されます(図3)。また、痛みがとても強い場合には8Gy×1回照射が選択されます。この照射は通常の分割照射と同等の疼痛緩和効果が期待できると言われています。骨転移に対する放射線治療は、痛みが進んだ状態での治療では無く、可能な限り早めの段階で行う方が良いとされています。
参考文献
日本緩和医療学会 がん疼痛の薬物療法に関するガイドライン 金原出版株式会社
日本放射線腫瘍学会 放射線治療計画ガイドライン2018 P355〜P369 金原出版株式会社
がん放射線療法2017 P1182〜P1220 秀潤社
放射線治療認定技師 江川 俊幸
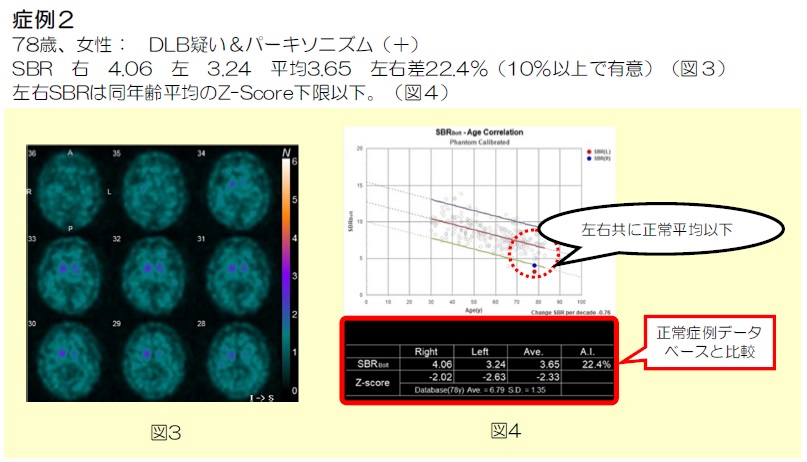


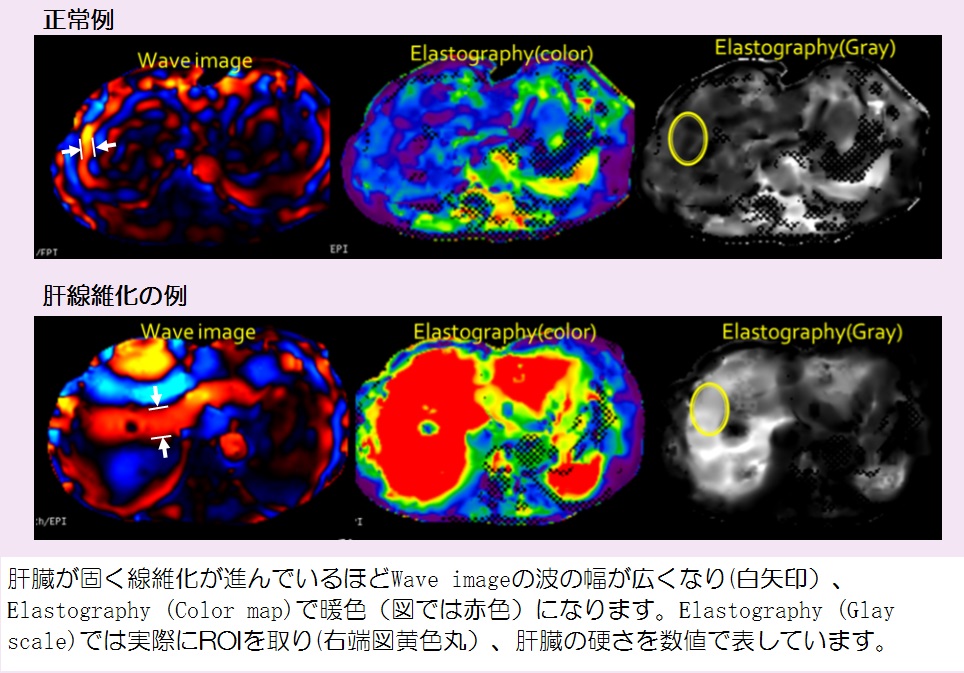
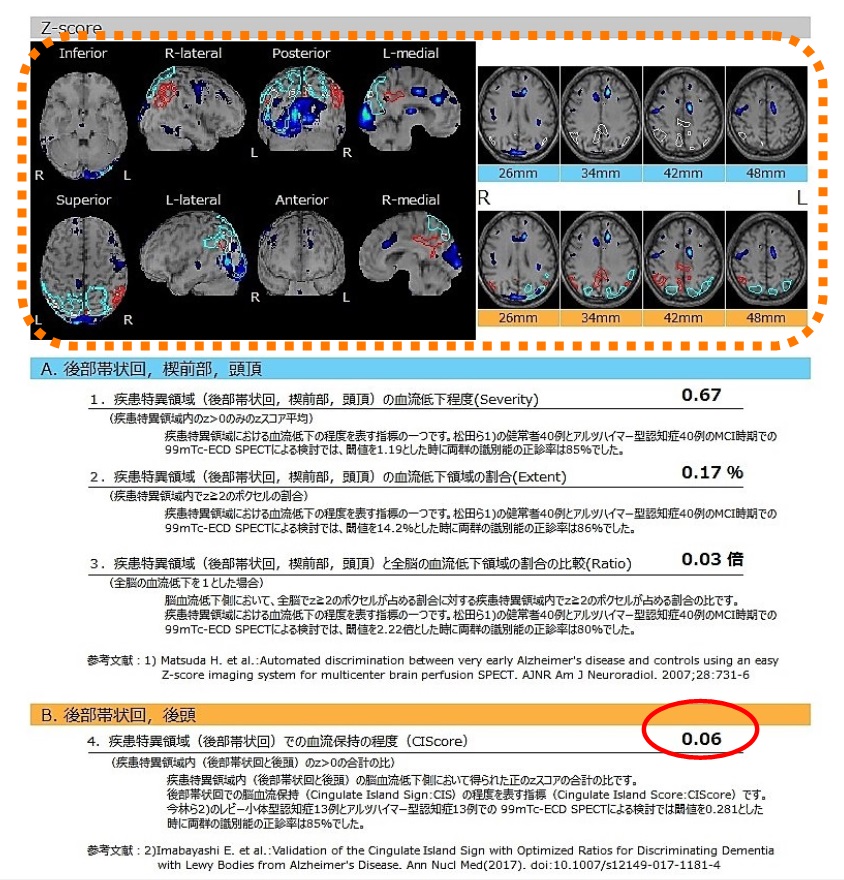 Z-Scoreを表す標準脳との重ね合わせ画像において、後頭葉を中心とした血流低下を反映したZ-Scoreが、CIScoreVOI1(水色枠)の中に抽出されており、一方の後部帯状回を中心としたVOI2(赤枠)内では後帯状回の血流が保持されZ-Scoreは抽出されておらず、結果としてCIscoreは0.06と算出されています。
Z-Scoreを表す標準脳との重ね合わせ画像において、後頭葉を中心とした血流低下を反映したZ-Scoreが、CIScoreVOI1(水色枠)の中に抽出されており、一方の後部帯状回を中心としたVOI2(赤枠)内では後帯状回の血流が保持されZ-Scoreは抽出されておらず、結果としてCIscoreは0.06と算出されています。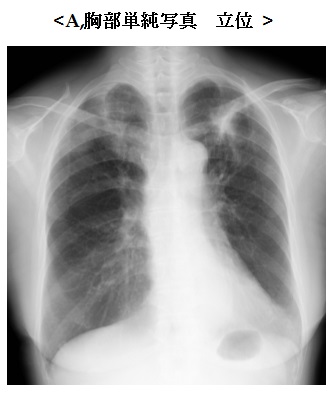
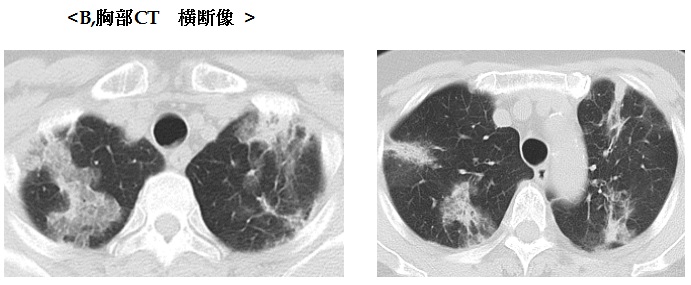 解答と解説
解答と解説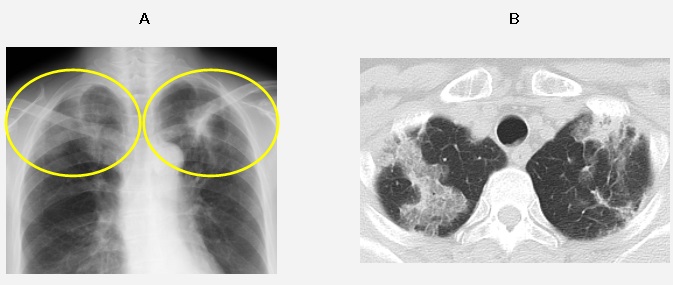


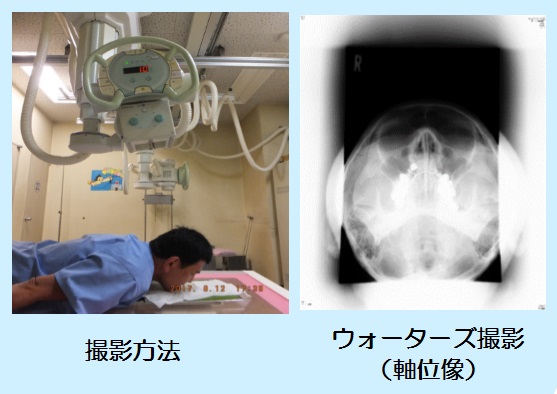 側面撮影
側面撮影 軸位撮影法として交合型があります、座位で頭を固定して交合型フイルムを浅く口内に挿入し軽く噛ませ水平に保持させます。鼻根部に向けて頭部方向より垂直に入射します。あまり画像が明瞭でないのとX線CTで撮影依頼が出る様になり当院では25年前に廃止になりました。これからも私たち放射線技師は先生に最適な画像を提供させて頂きたいと思っております。
軸位撮影法として交合型があります、座位で頭を固定して交合型フイルムを浅く口内に挿入し軽く噛ませ水平に保持させます。鼻根部に向けて頭部方向より垂直に入射します。あまり画像が明瞭でないのとX線CTで撮影依頼が出る様になり当院では25年前に廃止になりました。これからも私たち放射線技師は先生に最適な画像を提供させて頂きたいと思っております。