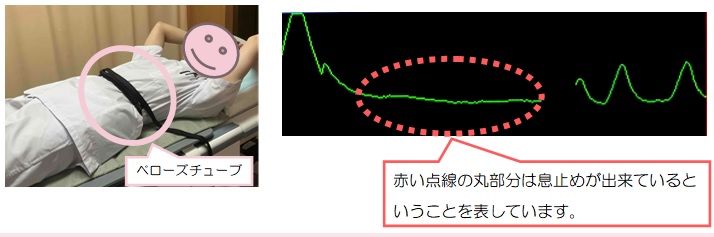
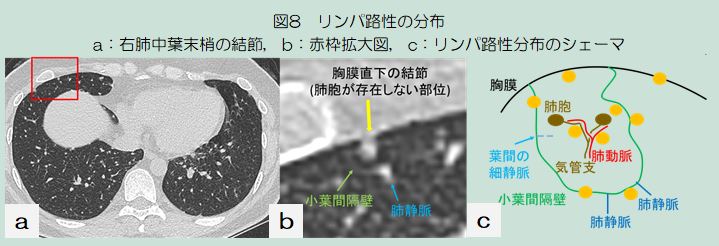
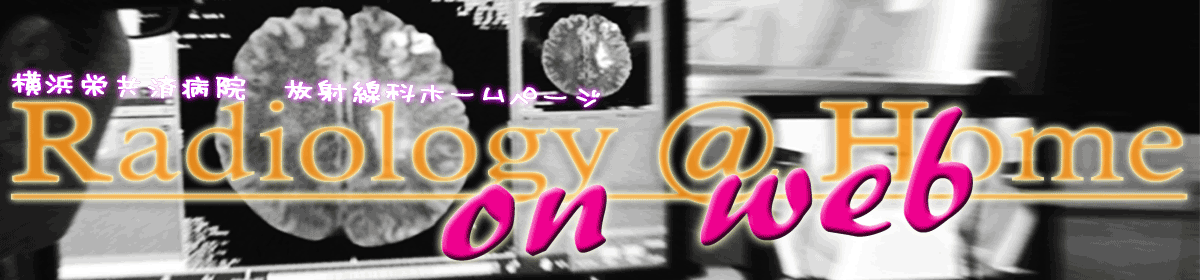今回は毎月ご紹介を頂いております脳血流シンチについての実際をご紹介したいと思います。
検査の流れと重要作業
脳血流シンチは脳の血流を評価する核医学検査です。最近では物忘れといった認知機能低下などを目的として行われることが多く、アルツハイマー病診断の参考などに利用されています。
【おおまかな流れ】
ポジショニング→血管確保→動態撮影(2分)→スペクト撮影(20分)→検査終了
検査時間は約30分程度です。最初に患者さんにベッドに寝て頂き、ポジショニングを行います。
カメラの撮像範囲内に頭頂部から上行大動脈が十分含まれるようにポジショニングを行います。その状態から患者さんに腕を出して頂き、右腕から静脈にお薬(放射性医薬品:RI)注入用の血管確保を行います。
血管確保というと日常的な医療行為ではありますが、この検査においてはとても重要な作業となります。核医学検査で使用するお薬は3㏄程度の量しかなく、また半減期という放射能の使用期限があり、6時間で半分になってしまうという理屈からすぐに代替を用意できないため、漏出がないよう慎重に血管確保を行う必要があります。
ダイナミックとスペクト
血管確保が終わったら、動態撮影(ダイナミック撮影)をおこないます。具体的には、撮影スタートと同時にお薬を注入し2分間ほど連続で撮影を行います。
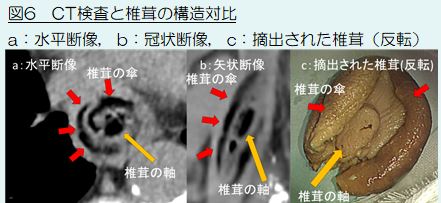
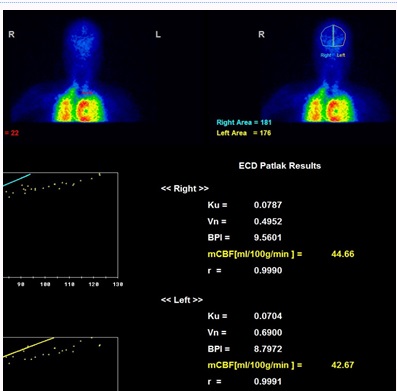
この連続データは脳血流の定量解析に用いられます(図)。
ダイナミック撮影後、スペクト撮影を行います。スペクトとはSPECTの略で、Single Photon Emission CT(単一光子放出核種コンピュータ断層撮影)の意味です。一言でいいますと、ガンマー線という放射線を放出する放射性核種を利用してコンピューターで計算して断層画像を得る検査ということになります。
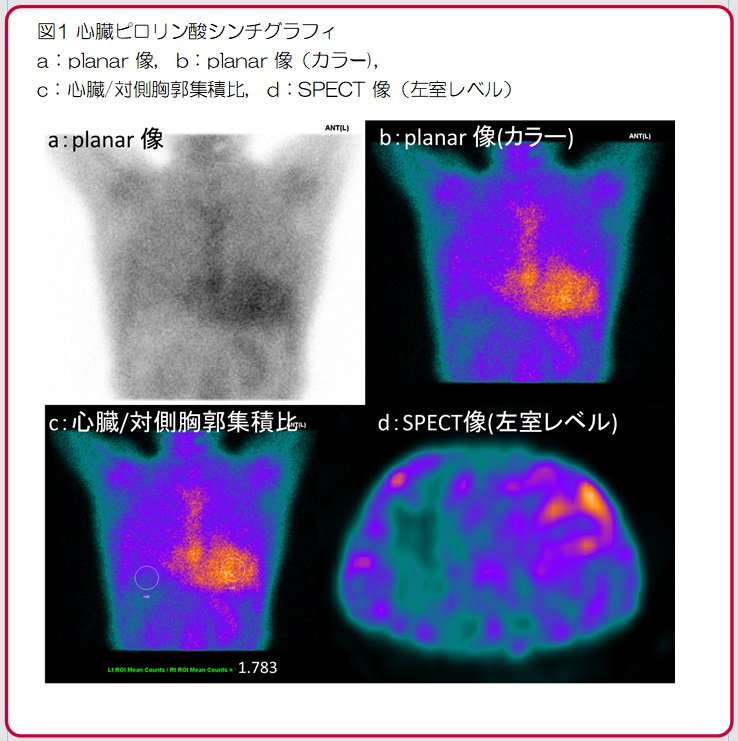
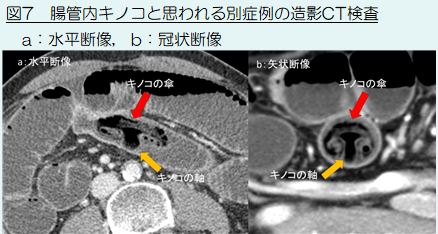
核医学検査では、カメラをできるだけ頭部に近接させます。近接させるほどガンマー線が拾いやすくなり画像がきれいになる為です。患者さんには肩の力をぬき、目を閉じていただくなど、怖くならないように配慮しながら、なるべくカメラを近づけるように努力します(図)。
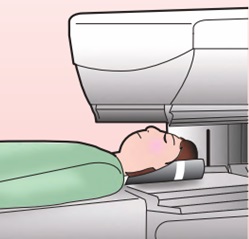
スペクト撮影では360度のデータを収集していますので、時間がかかります。短くすることも不可能ではありませんが、データの信頼性に欠けます。通常20分ほどの撮影時間となります。
以上で検査は終了となり、患者さんにはご帰宅頂きます。その後画像処理(脳血流量の定量や統計学的処理、断層画像を見やすく切り出すなど)を行い、放射線科の先生に提供します。
自動化は難しい…?
最近は認知症疑いの患者さんが増えているので、検査中に何度も同じ質問をくり返したり、検査中に起き上がってしまったりするケースも見られるようになりました。以前は撮影中も別の検査の画像処理などをしていましたが、今は常に患者さんに注視して検査を行う事が多くなりました。自動運転やChatGPTなどのAIが最近の流行ですが、自動化が出来そうなのは撮影後の画像処理程度で、実際の現場では予測などできず、自動化が難しい作業が大半となっています。自動化部分もうまく活用しつつ、今後も安全に努めて検査を行っていきたいと思います。
画像引用:日本メジフィジックス株式会社HP資料より