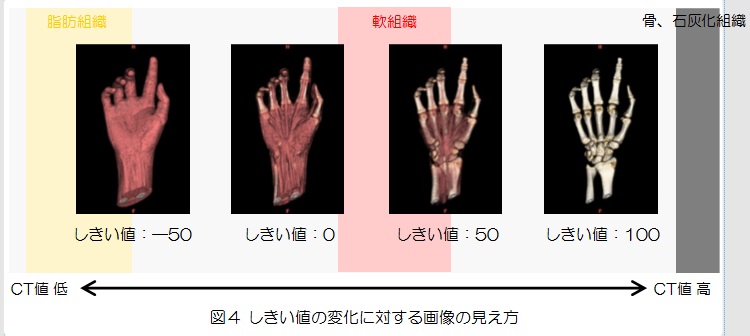
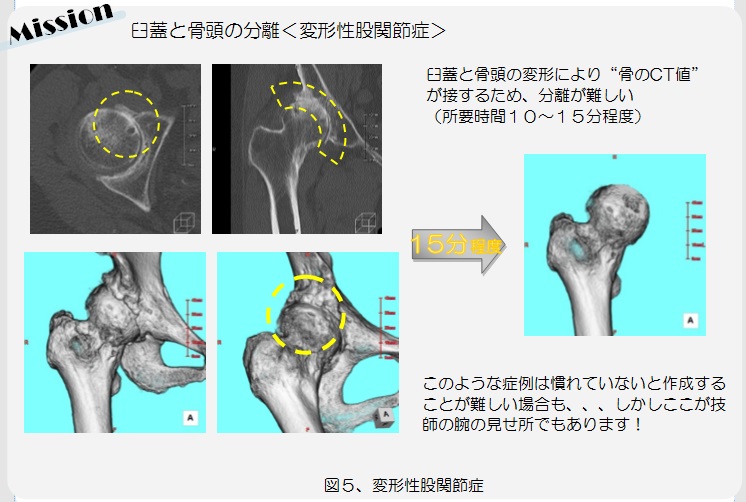
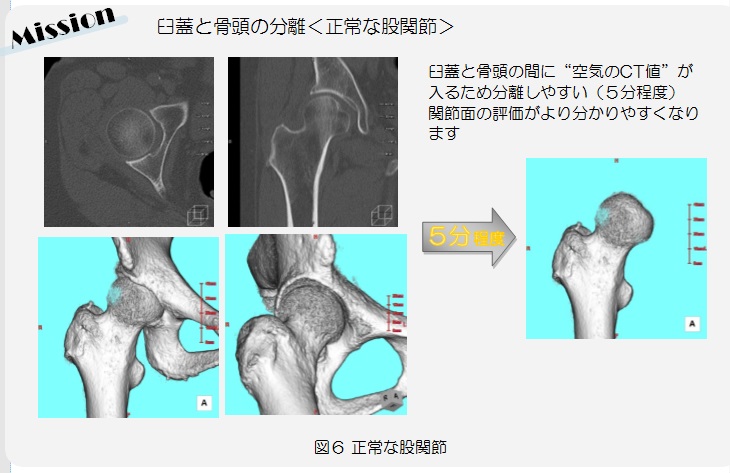
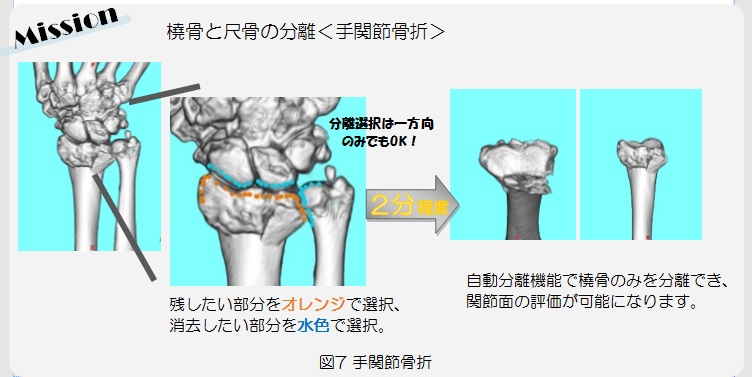
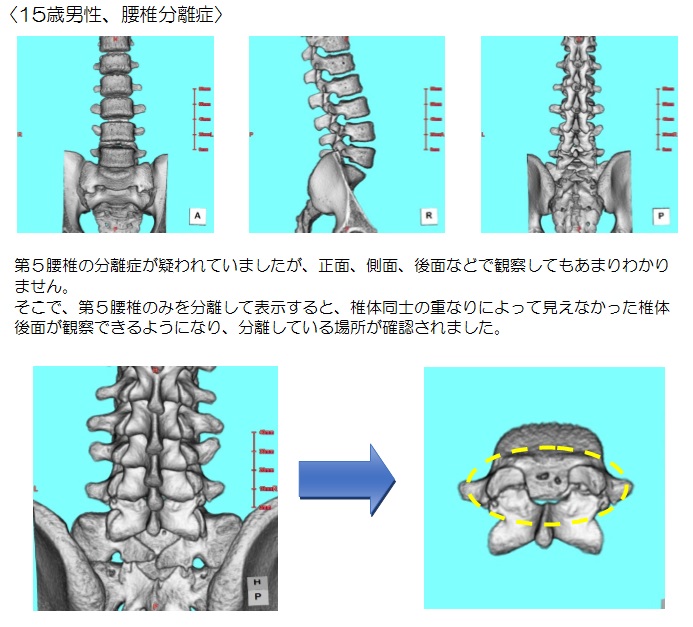
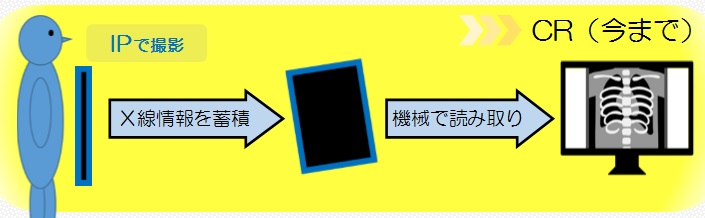
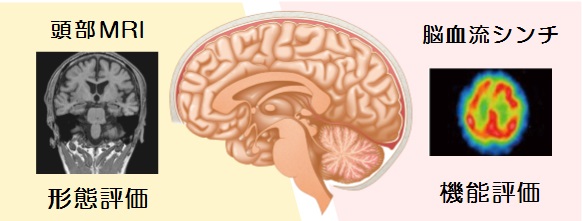
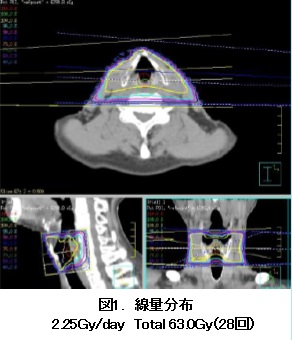
MRIに携わっていると、めまいやしびれといった症状の患者さんを撮影した際に頸動脈狭窄を発見することがあります。頸動脈が狭窄するとTIA(一過性脳虚血発作)を引き起こすだけでなく、形成されたプラーク(変性、肥厚した血管の膜)が剥がれることで脳梗塞を発症すると知られています。
その為、プラークがどのような性状であるか評価することがその後の治療に重要となってきます。そこで今回は当院で行われているMRIの頸動脈プラークイメージについてご紹介します。
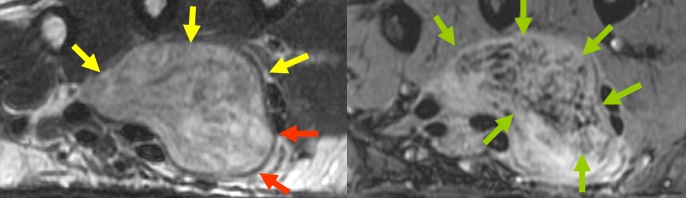
プラークの種類と見え方
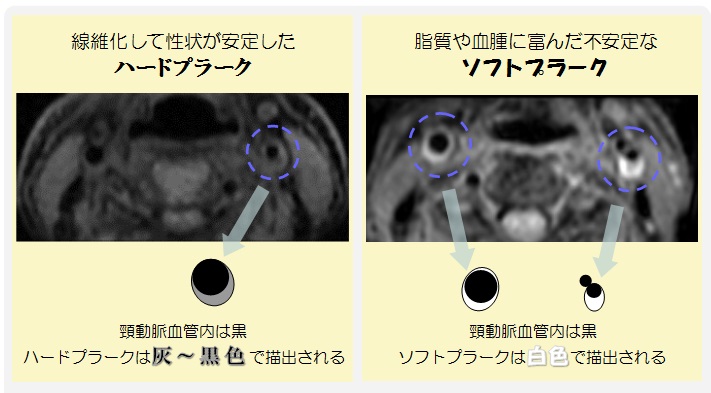
頸動脈プラークには以下に示すように2つタイプがあります。
プラークイメージは保存的に狭窄部を観察する場合はもちろん、CEA(頸動脈内膜剥離術)やCAS(頸動脈ステント留置術)といった血行再建術による治療を考えた場合に必要となる狭窄の位置やプラークの性状を評価する際にも有効です。
当院のプラークイメージの特徴
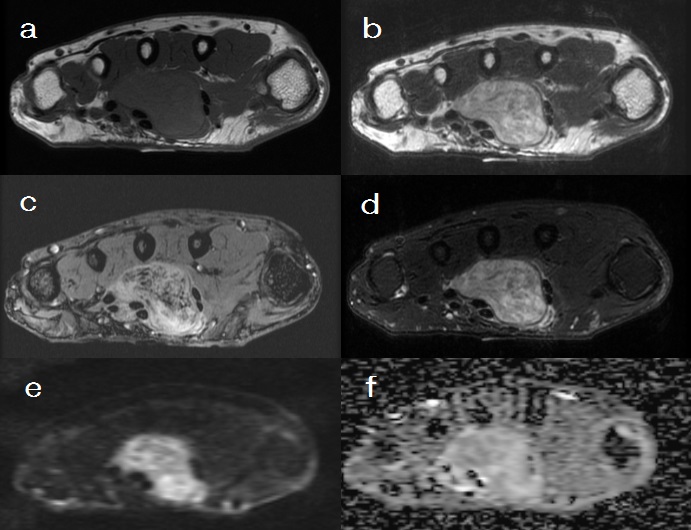
当院で撮像しているプラークイメージは3つあります。
① 3D TOF MRA (3D TOF法による非造影血流画像)
血液を高信号で描出。狭窄部位を探すために用いられます。また、プラークの被膜の厚みも観察できます。画像処理でMIP画像も作成可能です。

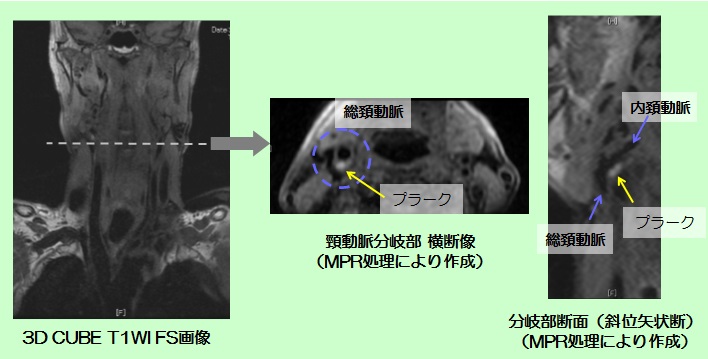
② 3D Cube T1WI FS (3D CHESS法による脂肪抑制T1強調画像)
血管は黒、不安定なプラークは白で描出し、安定したプラークは灰~黒で描出します。
3Dで細かく撮影しているため画像処理によって様々な断面が作成可能です。
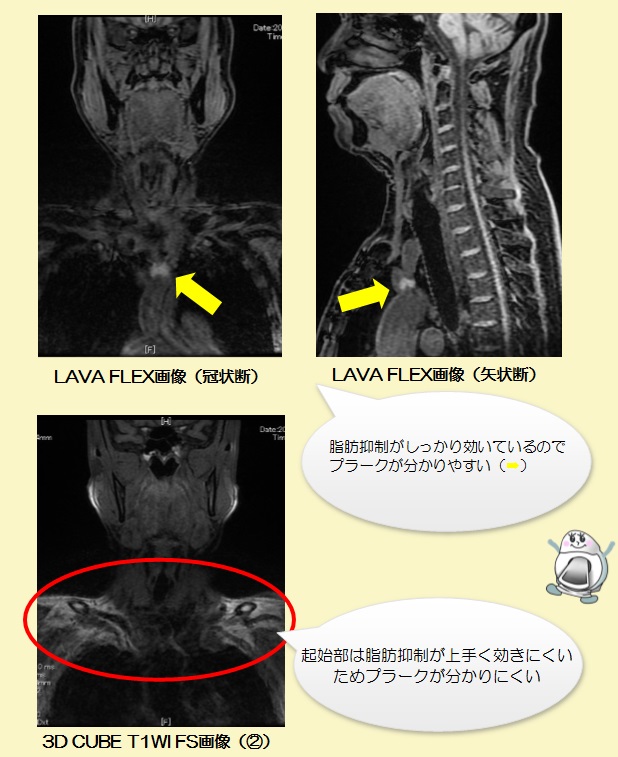
③ LAVA FLEX (3D Dixon法による脂肪抑制T1強調画像)
②とコントラストはほぼ同じですが、Dixon法と呼ばれる局所磁場不均一に強い方法を用いるため肺野が近接している腕頭動脈、鎖骨下動脈のプラークを評価するのに有効です。
以上のように、MRIでは病態に合わせて撮影方法を選択する事によって、よりわかりやすい画像を得る事ができます。その為、検査中は得られた画像を注意深く観察し、より良い画像が取得できるように努力しています。