当院では長年HOLOGIC社製の骨密度装置を使用してきましたが、令和4年3月よりGE社製の骨密度装置 Prodigy を導入致しました。
製造業者が異なるので、装置の入れ替えに伴い測定データを引き継げるのか懸念していましたが、無事に引き継ぐことができ前装置との測定値の比較が可能となったので一安心しています。
いちおしポイント! Prodigy の特徴
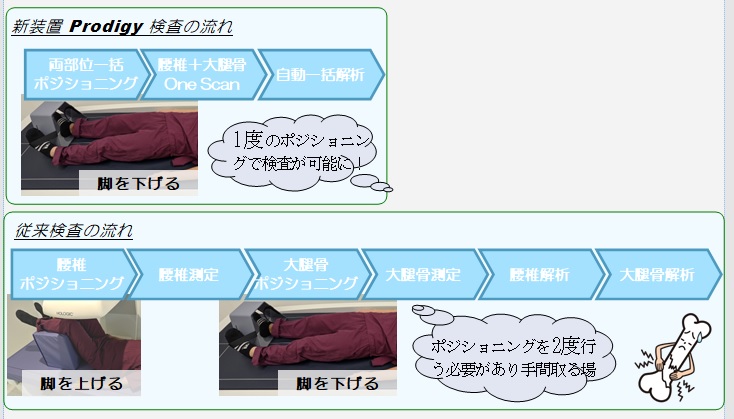
One Scanによる快適な検査
原発性骨粗鬆症のガイドラインでは腰椎と大腿骨の検査が推奨されており、一般的な骨密度装置は、腰椎と大腿骨を別々に撮影する為、その都度ポジショニングが必要となります。
Prodigy のOne Scanは最初から脚を下げて腰椎を測定し、体位変更をせずに大腿骨を測定する技術です。腰椎および大腿骨のスキャンを1度のポジショニングで測定することによりスループットが向上し、患者さんの拘束時間や負担の軽減に繋がります。以前の装置で検査歴のある患者さんや仰向けで寝るのが辛い患者さんからは「もう終わったの?」と驚かれることもあります。
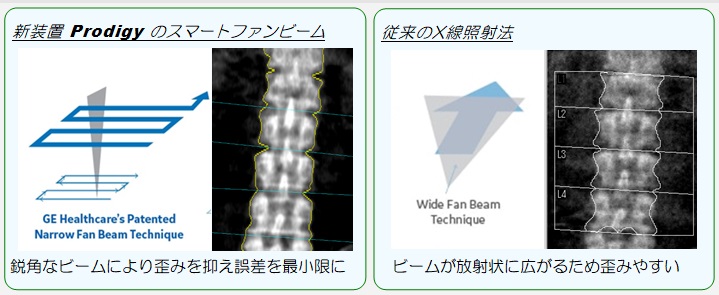
新!X線照射法 スマートファンビーム方式
従来のX線照射法(Wide Angle Fan Beam:放射状にX線が通過するファンビーム)ですと、測定画像は拡大による歪みが生じやすくなります。これにより骨の位置によっては骨密度と骨面積の値に誤差が生じやすくなります。Prodigy のスマートファンビームは拡大誤差の発生を抑えた鋭角なビームで、常時体に対して垂直にX線を当てることで誤差を最小限に抑えた測定が可能です。
自動解析で精度向上、さらに検査時間短縮
個人的に1番良くなったと感じる所は、自動解析の精度が格段に向上したところです。以前の装置の自動解析はあまり精度が高くなかった為、技師が手動で骨の位置をトレースし直す必要がありました。その為、技師間の解析誤差が多少生じていたのですが、Prodigy の自動解析は精度が高く部分的な手直しのみで済むようになりました。技師間での解析誤差は減少し、再現性が高まっています。検査時間も解析に時間を要していた為、撮影~解析まで平均20分程度掛かってたところが短縮して10~15分程度になり、患者さんの待ち時間も少なくなっています。
新たな評価指標 ! TBS(Trabecular Bone Score) 測定
この結果って正しいの??
骨密度測定結果を見て、どうしてこんなに数値が高いのだろうと感じたことはないでしょうか?
骨粗鬆症の主な症状(背中や腰が曲がる・痛む、身長が縮む、骨折しやすくなる、背中や腰が痛むなど)があり骨密度測定をしたところ、測定結果が正常範囲や20歳代と同等またはそれ以上に高くなる場合があります。当院でもこのようなケースがあり、撮影範囲・解析方法共に問題はなかったため為要因を調査しました。
骨密度を上昇させる因子として以下の要因があります。
・椎体変形(圧迫骨折、骨棘、骨硬化 等)
・大動脈石灰化
該当患者さんの直近CT検査を確認したところ、椎間板変性に伴う椎体辺縁骨硬化や骨棘形成を認め、大動脈の石灰化も認めました。このような場合ですと、どうしても骨密度の値が高くなってしまいます。
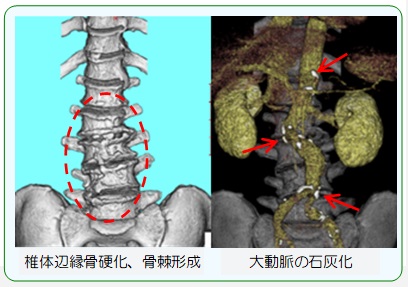
では、このような場合では骨密度測定を行っても意味がないのでしょうか?
強さの秘密は密度と質
当院では骨密度に加え、骨質(TBS:Trabecular Bone Score )を調べることができます。
『骨強度』は骨密度と骨質の2つの要因からなり、ほぼ70%を骨密度が説明し、残りの30%程度は骨質で説明できます(骨粗鬆症の予防とガイドラインより)。
今回の患者さんの場合、椎体変形のため見かけ上の骨密度は高い値を示していますが、骨質の指標は中程度の骨折リスクを示しました。
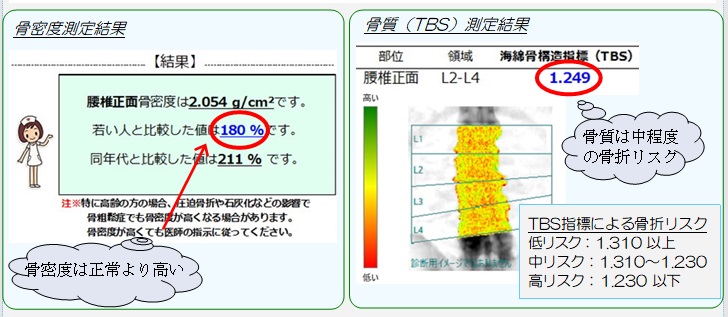
TBSの評価は、骨密度測定の腰椎画像を元に算出するので、追加で撮影する必要がなく余計な被ばくはありませんので、是非診断に役立てて頂ければと思います(※TBSの算出はBMI15~37の範囲の方が対象となります)。
既に骨密度測定をご紹介頂いている先生には結果と共にTBSの資料をお渡ししていますので、お時間のある時にご覧頂けたらと存じます。
無事に装置更新を終えて…
骨密度装置の導入に際し、技師長よりエヴァンジェリストという役割を拝命しました。
エヴァンジェリストとは、元々はキリスト教の“伝道者”を意味し、主にキリスト教の啓蒙活動をしている人などを指す言葉ですが、最近ではIT企業において、「自社の製品やサービスについて分かりやすく説明(伝道)する人」という意味でエヴァンジェリストという役割が生まれており、余談ですが新世紀エヴァンゲリオンの語源もエヴァンジェリスト(伝道師)からきているそうです。
エヴァンジェリストとして何ができるのか、何をすべきなのかを考え、科員全員が装置を使いこなせるように取扱説明書をしっかり読み、要点をまとめたマニュアルを自作することから始めました。自作マニュアルは随時更新しており、何かあればマニュアルを見て対応してくれている姿を見ると、とても嬉しくなります。
装置の立ち上げを経験したことによって、今まで当たり前のように使用してきた装置も先輩の尽力があってのことだと改めて感じ、僕以上の試行錯誤があったことは容易に想像できるので、感謝の気持ちと共に頼りになる先輩と一緒に働けていることを誇りに思います。
高橋(達)







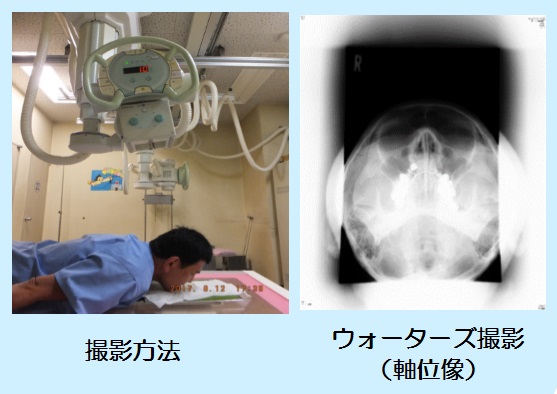 側面撮影
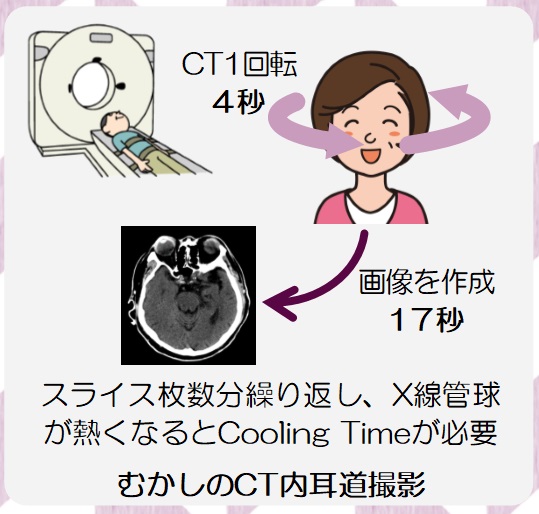
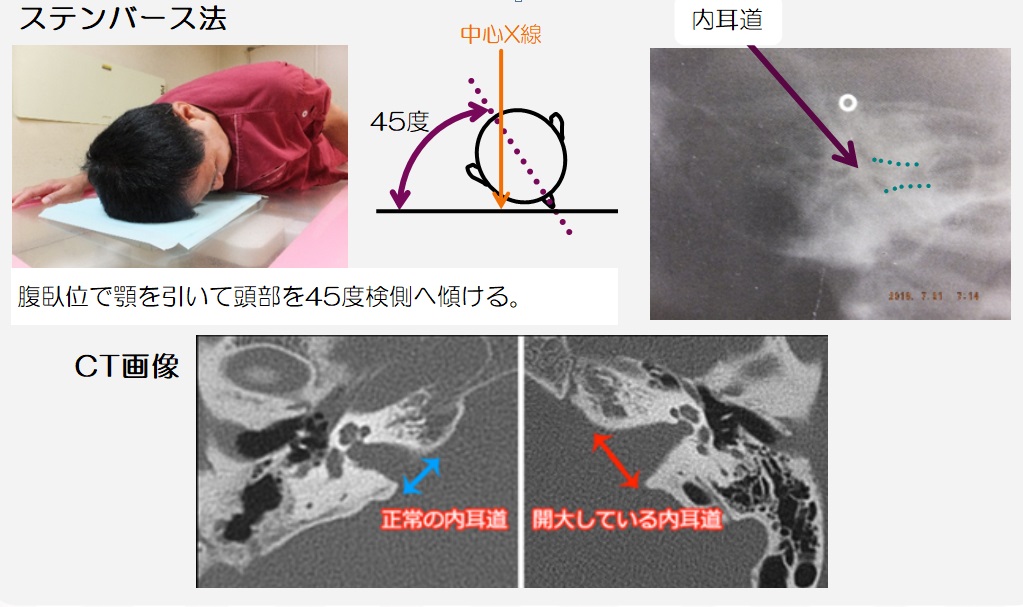
側面撮影 軸位撮影法として交合型があります、座位で頭を固定して交合型フイルムを浅く口内に挿入し軽く噛ませ水平に保持させます。鼻根部に向けて頭部方向より垂直に入射します。あまり画像が明瞭でないのとX線CTで撮影依頼が出る様になり当院では25年前に廃止になりました。これからも私たち放射線技師は先生に最適な画像を提供させて頂きたいと思っております。
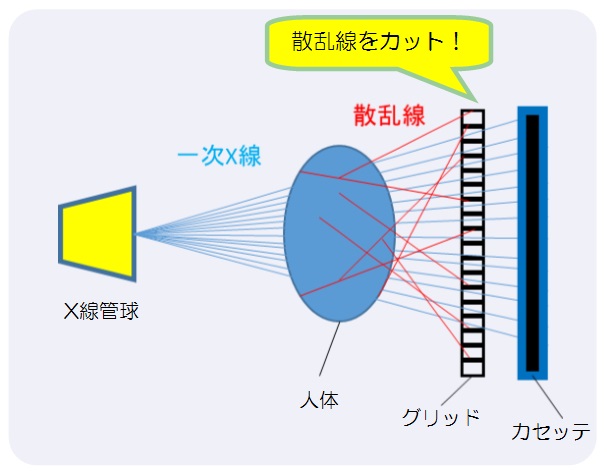
軸位撮影法として交合型があります、座位で頭を固定して交合型フイルムを浅く口内に挿入し軽く噛ませ水平に保持させます。鼻根部に向けて頭部方向より垂直に入射します。あまり画像が明瞭でないのとX線CTで撮影依頼が出る様になり当院では25年前に廃止になりました。これからも私たち放射線技師は先生に最適な画像を提供させて頂きたいと思っております。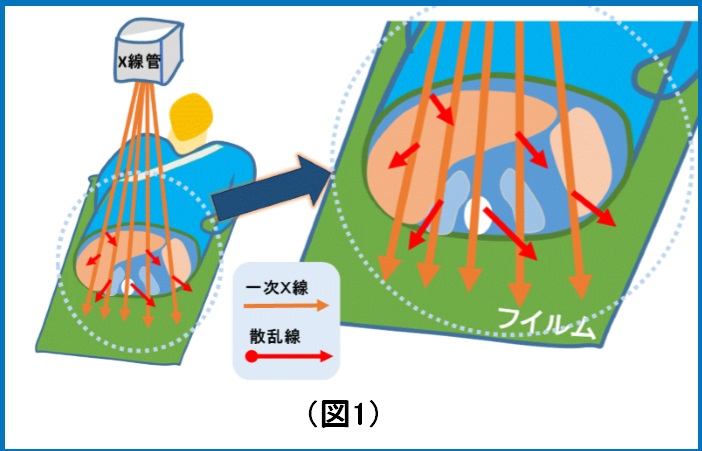 構造は鉛とアルミを数ミリ間隔で配置してます。X線管から放射されたX線(一次X線と呼ぶ)は放射状の軌道で放出されますが、散乱線は体と一次X線との相互作用によりランダムな軌道を描きます。このランダムな軌道を取った散乱線をグリッドの間隙(鉛)が吸収することにより散乱線を除去します。(図2)
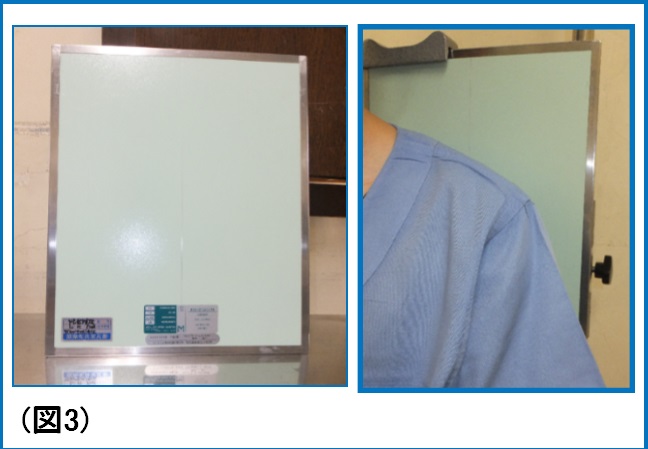
構造は鉛とアルミを数ミリ間隔で配置してます。X線管から放射されたX線(一次X線と呼ぶ)は放射状の軌道で放出されますが、散乱線は体と一次X線との相互作用によりランダムな軌道を描きます。このランダムな軌道を取った散乱線をグリッドの間隙(鉛)が吸収することにより散乱線を除去します。(図2)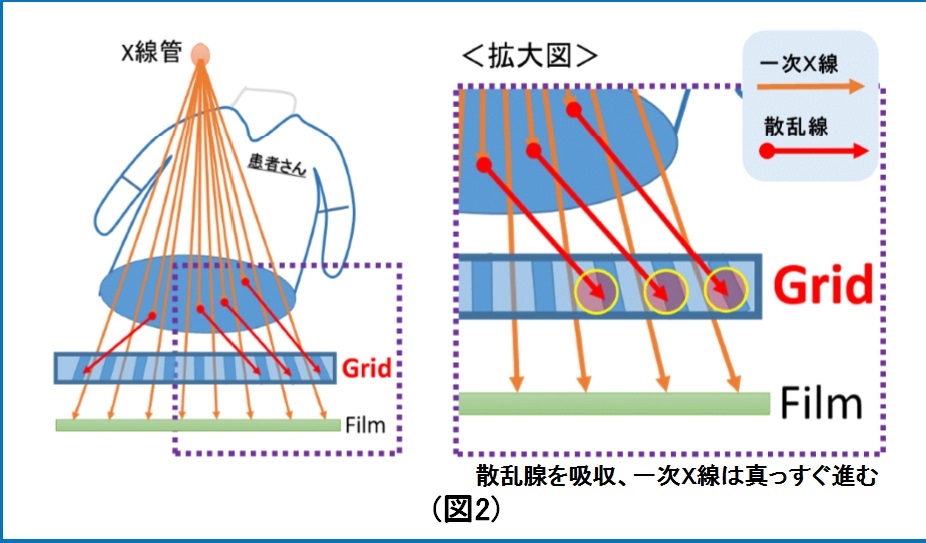 形はカセッテと同じ四角形で大きさはさまざまですが50㎝×30㎝などで厚さは数ミリ程度です。フイルムと患者さんの間に配置します。(図3)
形はカセッテと同じ四角形で大きさはさまざまですが50㎝×30㎝などで厚さは数ミリ程度です。フイルムと患者さんの間に配置します。(図3)