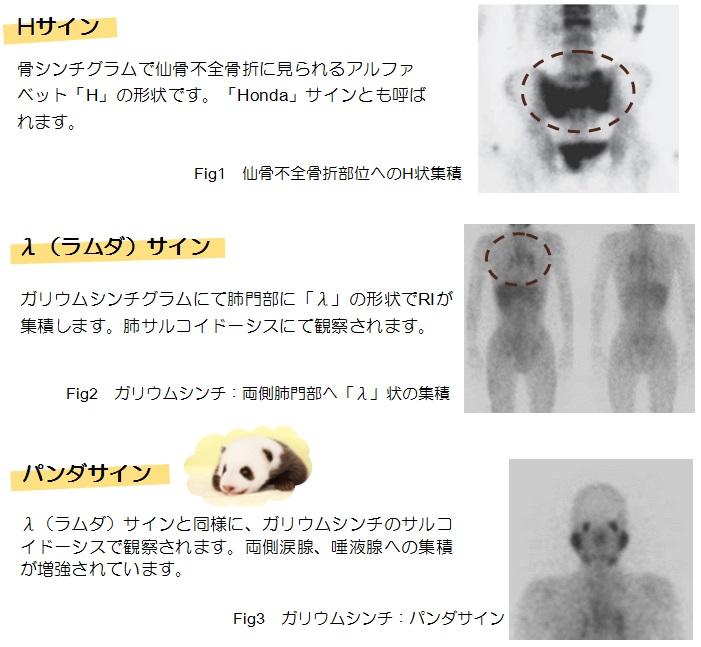
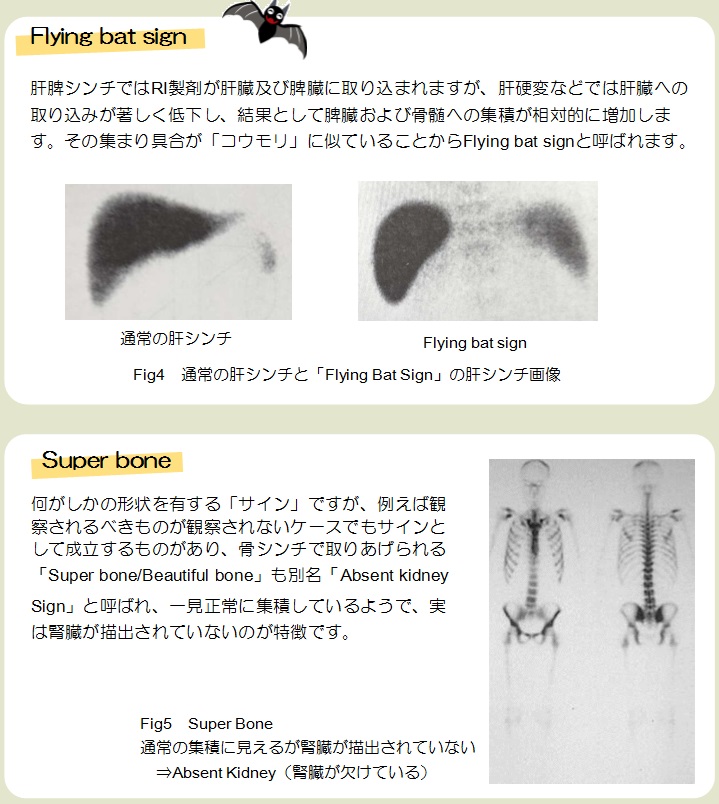
甲状腺眼症とは甲状腺機能亢進症に関連した眼窩内の炎症に伴う症状のことをいいます。
外眼筋の肥大と眼窩脂肪の増量をきたし、複視や眼球突出等が引き起こされます。その他の症状としては眼瞼の浮腫、流涙、眼痛等があります。炎症が高度な症例ではCTやMRI でも外眼筋の肥厚や脂肪組織の増加が容易に確認できます。
〇治療方法について
治療法は重症度に応じて選択されます。軽度の場合は甲状腺機能を正常に保ちつつ禁煙や点眼などによる保存的な治療を行う場合が一般的です。中等度から重症の症例に対しては放射線治療が選択されます。また、ステロイドも同様に有効とされ、ステロイドのみの治療での奏効率は50~70%、ステロイドパルス療法(静脈内投与)と放射線治療の同時併用では90%を超える奏効率が報告されています1,2。
甲状腺眼症は喫煙により治療効果が落ちるという報告もあるため、禁煙が望ましいとされています。
放射線治療の目的は急性期症状の改善と再燃の予防です。この疾患に関しては良性腫瘍であり、照射の目的は症状緩和になります。眼窩内に浸潤したリンパ球に対して直接作用し、そのリンパ球が誘因の症状を抑制します。
放射線治療とステロイドの同時併用は、急性期でかつ症状が顕著な場合に特に有効です。慢性期に入ると眼筋の線維化が著明となり、眼球運動制限をきたすことがありますので、このような場合には眼窩減圧術、外眼筋手術、眼瞼手術等の外科的治療が有効となります。
〇放射線治療について
放射線治療を始めるにあたり、シェルと呼ばれる固定具を患者さんに合わせて作成します(写真1)。
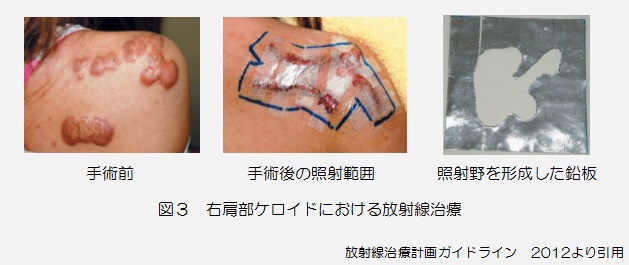
シェル作成後CTを撮影し、得られた画像から3次元的に治療計画を行います。治療計画の際は照射部位およびリスク臓器の位置関係を十分考慮し照射範囲を決定します。
照射方法は通常4~6MVのX線を用いて側方からの2門照射で行います。照射のビーム軸を傾けるなどして水晶体の防御に配慮します。線量は2.0Gy/day×10回(5回/週で行う)合計20Gyが標準的な線量となります(写真2:次ページ)。


放射線治療の合併症としては、照射線量が少ないため重篤な有害事象は少ないですが、晩期有害事象として白内障が起こる頻度が多くなります。治療計画の段階で十分考慮しますが、もし白内障を発症してしまった場合でも水晶体手術で治療が可能です。ただし放射線網膜症については注意が必要で、20Gyという線量での発症は稀ですが、高血圧や糖尿病を合併するリスクが高く、特に糖尿病については禁忌とする場合もあります。
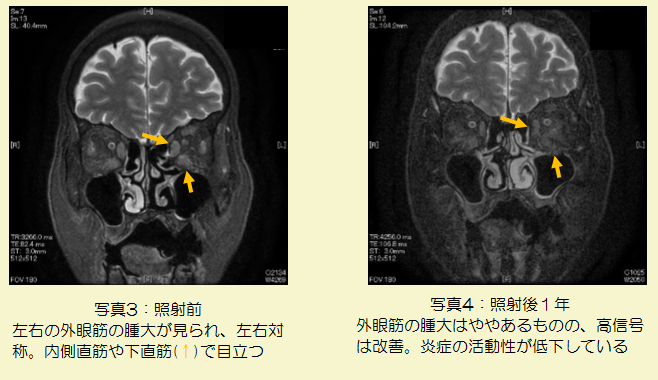
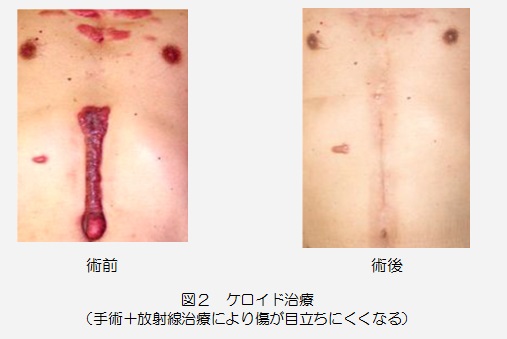
放射線治療により、眼瞼の浮腫や眼球突出等の症状改善は照射中に認められてくる場合もありますが、多くの場合、照射終了後1〜2 カ月くらいで効果がみられ、安定するのに6カ月以上かかるとされています(写真3,4)。
参考文献
1)Tsujino K, Hirota S, Hagiwara M, et al . Clinical outcomes of orbital irradiation combined with or without systemic high-dose or pulsed corticosteroids for Graves’ ophthalmopathy. Int J Radiat Oncol Biol Phys 48:857-864, 2000.
2)Marcocci C, Bartalena L, Tanda ML, et al. Comparison of the effectiveness and tolerability of intravenous or oral glucocorticoids associated with orbital radiotherapy in the management of severe Graves’ ophthalmopathy:results of a prospective, single-blind, randomized study. J Clin Endocrinol Metab 86:3562-3567, 2001.
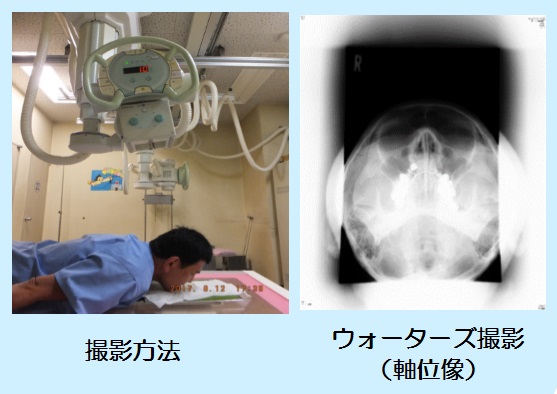 側面撮影
側面撮影 軸位撮影法として交合型があります、座位で頭を固定して交合型フイルムを浅く口内に挿入し軽く噛ませ水平に保持させます。鼻根部に向けて頭部方向より垂直に入射します。あまり画像が明瞭でないのとX線CTで撮影依頼が出る様になり当院では25年前に廃止になりました。これからも私たち放射線技師は先生に最適な画像を提供させて頂きたいと思っております。
軸位撮影法として交合型があります、座位で頭を固定して交合型フイルムを浅く口内に挿入し軽く噛ませ水平に保持させます。鼻根部に向けて頭部方向より垂直に入射します。あまり画像が明瞭でないのとX線CTで撮影依頼が出る様になり当院では25年前に廃止になりました。これからも私たち放射線技師は先生に最適な画像を提供させて頂きたいと思っております。




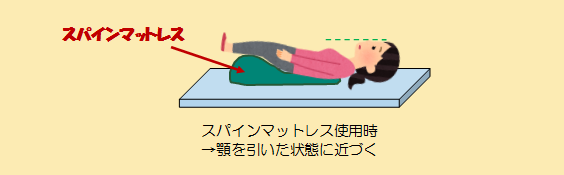
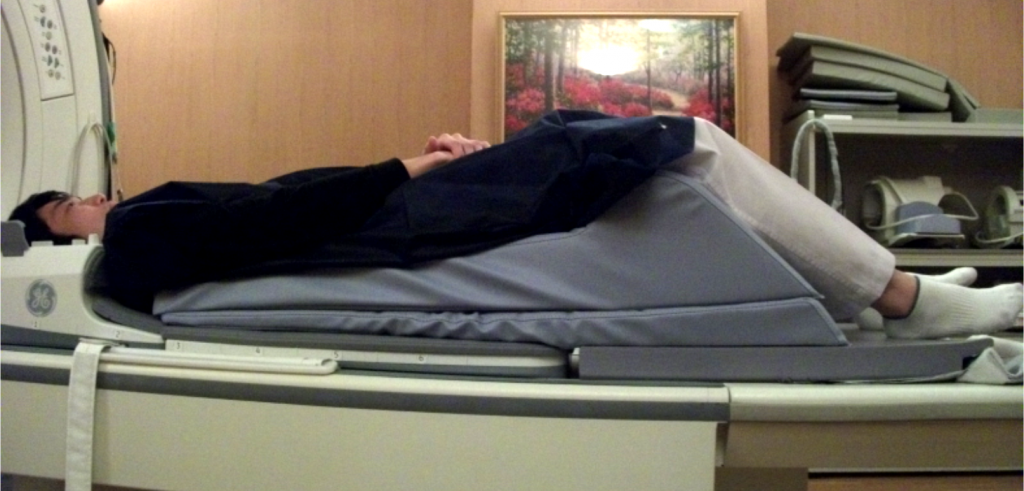
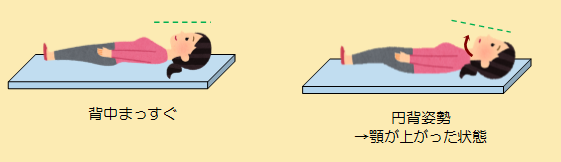 そこでスパインマットレスを用いると、患者さんの足が自然に上がり、頭部位置が下がり顎を引いた状態に近づけることが出来ます。長時間の検査でも、円背患者さんにとって無理のない体勢を維持し、検査を円滑に進める事ができます。
そこでスパインマットレスを用いると、患者さんの足が自然に上がり、頭部位置が下がり顎を引いた状態に近づけることが出来ます。長時間の検査でも、円背患者さんにとって無理のない体勢を維持し、検査を円滑に進める事ができます。